총 106건
-
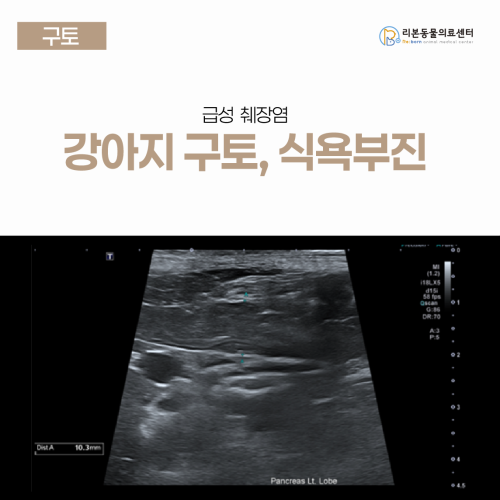 [강아지 구토] 치와와 급성 췌장염
[강아지 구토] 치와와 급성 췌장염
강아지 급성 췌장염 진단 및 지지요법 치료 사례 병명: 급성 췌장염 (Acute Pancreatitis) 증상: 반복적인 구토 식욕 부진 복부 통증(웅크림) 고체온(39.8도) 치료명: 수액 요법을 통한 혈류 유지 진통제 및 항구토제 투여 저지방 식이 조절 [본문 한 눈에 보기] 10살 치와와 환자 코코는 반복적인 구토와 함께 배를 움츠리는 통증 반응을 보이며 내원하였으며 검사 결과 췌장 효소 수치(qPL)가 측정 범위를 초과할 정도로 급격히 상승한 상태였습니다. 초음파 검사에서 췌장 실질의 부종과 주변 지방의 염증성 변화가 뚜렷하게 관찰되어 급성 췌장염으로 확진하였으며 췌장의 자가 회복을 돕기 위해 수액과 진통 처치를 포함한 집중적인 지지요법을 시행하였습니다. 입원 치료를 통해 염증 수치가 점차 감소하고 췌장의 부종이 개선되는 것을 확인하였으며 구토 없이 스스로 밥을 먹을 수 있을 정도로 기력을 회복하여 건강하게 퇴원하였습니다. 어떤 증상으로 내원했나요? 10살 치와와 코코는 하루 동안 여러 차례 구토하고 밥을 거부해 병원에 내원했습니다. 보호자님께서는 “먹는 걸 거의 다 토하고, 배를 움츠리고 웅크리고 있다”고 하셨습니다. 진단 과정 ‘코코’의 구토 원인을 찾기 위해 여러가지 검사를 진행하였습니다. - 신체검사: 체온 39.8, 복부통증, 탈수 5% - 혈액검사: qPL 2000< 상승, 간수치 미약한 상승 - 복부초음파 췌장의 실질은 저에코를 나타내고 있고 주변 지방은 에코가 상승되어 있습니다. 종합하였을 때 코코의 구토의 원인은 급성 췌장염으로 진단 되었습니다. 치료 과정 췌장염에 대한 입원 치료는 췌장이 스스로 염증을 가라앉히고 회복할 수 있도록 ‘몸을 지탱해주는 치료’ 즉 지지요법이 중요합니다. - 수액요법: 탈수 및 전해질 불균형을 교정하고, 췌장으로 가는 혈류를 유지시켜 추가적인 손상을 방지합니다. - 진통제: 췌장염은 심한 복통을 유발하므로 통증을 완화시키는 약물을 투약합니다. - 항구토제, 위장관보호제: 구토가 반복될 경우 탈수와 전해질 불균형이 심화되기에 구토를 멈추고 위장관을 안정시킵니다. - 항생제: 대부분 췌장염은 비감염성 질환이라 필수적이진 않지만, 패혈증 이나 위장관 장벽 손상으로 인한 세균 감염의 위험이 있을때 예방적으로 사용합니다. - 영양 관리: 구토가 멎은 후 저지방 식이를 소량 급여합니다. - 혈당, 전해질, 혈압 모니터링 치료 경과 및 퇴원 입원 기간 동안 코코는 추가적인 구토나 설사 등 소화기 증상 없이 안정적인 회복 과정을 보였습니다. 반복적인 혈액검사에서도 qPL 수치가 점차 감소하는 양상을 보여 염증이 호전되고 있음을 확인할 수 있었습니다. 또한 복부 초음파 재검사에서 이전에 관찰되던 췌장 주변 지방의 고에코성 변화와 부종 소견이 개선되는 것으로 확인되었습니다. 이에 따라 식욕과 활력이 모두 회복된 상태로 치료를 마치고 코코는 무사히 보호자님의 품으로 돌아가 통원 치료로 전환하게 되었습니다. 강아지 췌장염 이란? 췌장은 음식을 소화시키는 효소와 혈당을 조절하는 호르몬(인슐린 등)을 만들어내는 중요한 기관입니다. 그런데 어떤 원인으로 인해 췌장에서 만들어진 소화 효소가 제때 분비되지 못하고 오히려 췌장 내부에서 ‘조기 활성화’되면 췌장이 자기 스스로를 소화하기 시작하면서 강한 염증 반응이 발생하게 됩니다. 이것이 바로 췌장염이며, 염증이 췌장 주변의 지방·간·담낭으로 확산되면 전신 염증 반응(SIRS)이나 쇼크로 이어질 수도 있는 위험한 질병입니다. 췌장염의 주요 원인과 위험 요인 구분 주요 요인 설명 식이성 요인 고지방 음식, 사람 음식 섭취, 급격한 식단 변화 가장 흔한 원인. 기름진 간식·고기류 섭취 후 발병 사례 다수 대사성 요인 고지혈증, 고칼슘혈증, 비만 슈나우저, 미니핀 등은 고지혈증 소인이 높음 약물 스테로이드, azathioprine 등 췌장 효소 활성화 또는 혈류 감소 유발 가능 내분비 질환 쿠싱증후군, 당뇨병, 갑상선기능저하증 대사 이상으로 췌장 부하 증가 기타 외상, 복부 수술 후, 허혈성 손상, 감염성 질환 드물지만 급성 췌장염의 촉발 요인 가능 특히, 치와와, 요크셔테리어, 미니어처 슈나우저, 푸들 같은 소형견에서 발병률이 높고, 중년-노령견 (7세 이상) 에서 잘 나타납니다. 회복 후 관리 및 재발 예방 앞서 입원 치료 과정에서 설명 드린 것처럼 췌장염의 회복에는 특별한 약보다 지속적인 지지요법과 세심한 모니터링이 가장 중요합니다. 입원 치료를 통해 안정적으로 회복되었다고 하더라도 췌장염은 재발률이 높고 생활 습관의 영향을 크게 받는 질환입니다. 따라서, 퇴원 후에는 재발을 막기 위한 관리와 예방이 치료의 연장선이라 할 수 있습니다. 01. 식이 관리 (가장 중요) 저지방 처방식을 지속적으로 급여해야 합니다. (예: Hill’s i/d Low Fat, Royal Canin GI Low Fat 등) 사람 음식, 간식, 고기국물, 기름진 간식은 피하도록 합니다. 급여 횟수는 하루 3~4회로 나누어 한 번에 많이 먹지 않게 합니다. 02. 체중 및 대사 질환 관리 비만, 고지혈증, 내분비 질환이 있다면 반드시 함께 조절해야 합니다. 공복혈당, 콜레스테롤, 중성지방에 대해 주기적으로 모니터링이 필요합니다. 03. 정기검진 췌장효소 수치, 혈중 지질 수치 등을 치료 후 1개월, 3개월, 이후 6개월~1년 간격으로 정기적인 재검사와 영상 평가가 권장됩니다. 특히, 식욕 저하나 구토가 다시 나타난다면 즉시 재검사가 필요합니다. 04. 스트레스 관리 스트레스 호르몬은 소화관 운동을 억제하고, 췌장 내 혈류를 감소시켜 췌장염의 재발 가능성을 높입니다. 낯선 환경, 장시간 공복, 급격한 식단 변화, 과도한 운동 등도 피하는 것이 좋습니다. 췌장염은 한 번 회복하더라도 다시 찾아올 수 있는 질환이기 때문에 보호자님의 꾸준한 관리가 무엇보다 중요합니다. 식이와 생활습관, 정기적인 모니터링이 췌장을 지켜주는 가장 확실한 방법입니다. 작은 변화라도 미리 알아차리고 조기에 대응한다면 아이는 훨씬 더 오래 안정적인 상태를 유지할 수 있습니다. 본원은 췌장염의 진단부터 회복 그리고 재발 예방까지 전 과정에서 세심하게 함께하도록 하겠습니다. 감사합니다!
관리자 2026.04.28 -
 [강아지 구토, 무기력] 조민수 진료수의사, 강아지 급성 신부전(AKI on CKD)
[강아지 구토, 무기력] 조민수 진료수의사, 강아지 급성 신부전(AKI on CKD)
강아지 만성 신질환(CKD)의 급성 악화 진단 및 치료 사례 병명: 만성 신질환의 급성 악화 (Acute on CKD) 및 요독성 뇌병증 증상: 반복적인 구토 심한 구취 의식 저하 및 기립 불능 중증 고나트륨혈증 치료명: 집중 수액 요법 및 전해질 교정 항고혈압제 및 항경련제 투여 신장 처방식 식이 관리 [본문 한 눈에 보기] 10살 말티즈 환자 바람이는 이틀 전부터 시작된 심한 구토와 식이 거부 및 의식 수준이 급격히 떨어지는 증상으로 내원하였으며 검사 결과 신장 수치(BUN 185)와 인 수치가 정상 범위를 심각하게 초과한 상태였습니다. 초음파상 다발성 신낭종(PKD)과 신장 석회화 등 만성적인 손상이 확인된 상태에서 탈수와 요독 물질 축적으로 인한 급성 악화가 겹친 것으로 진단되었으며 고혈압에 의한 신경 증상까지 동반되어 긴박한 치료가 진행되었습니다. 적극적인 수액 처치와 전해질 항상성 복구 및 혈압 조절을 병행한 결과 요독 수치가 안정화되었고 퇴원 후에도 보호자님의 헌신적인 관리 덕분에 스스로 화장실을 가고 산책을 즐길 만큼 기적적으로 회복하였습니다. 10세 말티즈 ‘바람’이는 구토, 식욕 부진, 무기력을 주소로 본원에 내원하였습니다. 보호자님께서는 아이가 이틀 전부터 심각한 구취와 식이 거부, 물만 조금씩 마시다 그마저도 모조리 토해내며 점점 기력이 떨어지는 모습을 보여 큰 걱정으로 병원을 찾으셨습니다. 진단 과정 초기 평가 내원 당시 바람이는 구토와 식욕 부진, 전반적인 무기력을 보이고 있었습니다. 체온, 심박수, 호흡수, 혈압 등 기본적인 바이탈은 대체로 정상 범위였지만 신체검사에서 심한 탈수 소견이 확인되었고 의식 수준이 매우 떨어져 제대로 된 식이 급여 혹은 반응 검사가 불가능한 수준이었습니다. 이러한 임상 소견은 체내 수분과 전해질의 불균형 및 신장 기능 저하 가능성을 강하게 시사하였으며 이에 따라 혈액검사와 요검사, 복부 초음파 검사가 즉시 진행되었습니다. 혈액 검사 혈액검사 결과, 바람이의 신장 수치가 심하게 상승해 있었습니다. 혈중 요소질소(BUN)는 185 mg/dL, 크레아티닌(Creatinine)은 3.8 mg/dL, 인(Phosphorus)은 11.8 mg/dL로 확인되었으며, 전해질 검사 상 pH 7.24, HCO₃⁻ 15.1 mmol/L, BE –11.4 mmol/L 등 명확한 중증의 대사성 산증과 함께 Na⁺ 170 mmol/L의 중증 고나트륨혈증을 동반하고 있었습니다. 이와 같은 변화는 바람이의 무기력, 의식 저하 등에 작용하는 중요한 원인일 가능성이 높습니다. 요검사 소변 검사를 통해 바람이의 신장이 얼마나 소변을 농축할 수 있는지를 확인했습니다. 정상적으로는 탈수가 있을 경우 신장이 수분을 아껴서 고농축뇨를 만들어야 합니다. 그러나 바람이의 소변 비중(USG)은 1.006으로 측정되어, 탈수 상태임에도 불구하고 농축이 전혀 이루어지지 않았습니다. 이는 신장이 소변 농축 기능을 상실했음을 의미하며 신성(renal) 원인에 의한 신부전 가능성을 뒷받침하는 소견입니다. 또한 소변 내 단백질 배설 정도를 평가하는 UPC 검사에서 수치가 1.51로 확인되었습니다. 이는 개에서 명확한 단백뇨(proteinuria)에 해당하며 사구체 수준의 손상으로 인해 혈중 단백질이 소변으로 새어 나가고 있음을 의미합니다. 소변 침사 검사에서는 세균이나 다량의 염증세포가 관찰되지 않아 단백뇨의 원인은 감염보다는 신장 자체의 기능 손상일 가능성이 높다고 해석됩니다. 영상 검사 [ 복부 초음파 ] 양쪽 신장에서 다발성 낭종(Polycystic kidney disease, PKD)이 관찰되었고 신피질은 정상보다 밝게 (고에코) 보였으며 혈관 벽에 석회화가 동반되었습니다. 또한 신우가 약간 확장되어 있었으나 말단부로 갈수록 좁아지는 양상이 확인되었습니다. 이러한 변화들은 만성 신질환(CKD)이 이미 배경으로 존재하고 있었음을 보여주며 여기에 급성 악화(AKI)가 겹쳤을 가능성이 높습니다. 소장의 일부에서는 주름이 심해진 모습(corrugation)이 확인되었습니다. 소장의 주름이 심해진 모습 (corrugation)은 여러 원인으로 나타날 수 있지만 바람이처럼 신장 기능이 급격히 떨어져 혈중 노폐물이 쌓인 상황에서는 uremic enteropathy (요독성 장병증)를 의심할 수 있습니다. 이는 요독 물질이 장 점막을 자극해 부종과 염증 반응을 일으키는 현상으로 신부전 환자에서 종종 동반되는 변화입니다. [ 종합 해석 ] 바람이는 내원 당시 심한 질소혈증(BUN/CREA 상승), 고인산혈증, 저농축뇨, 단백뇨, 대사성 산증, 그리고 초음파상 PKD와 만성 신질환의 구조적 변화가 함께 확인되었습니다. 이를 종합했을 때 기존 만성 신질환(CKD) 위에 급성 악화(AKI)가 겹친 Acute on CKD 상태로 진단되었으며 고혈압 발생 위험 또한 매우 높은 환자로 평가되었습니다. 치료 과정 [ 입원 초반 ] 내원 당시 바람이는 중증 질소혈증(BUN 185, CREA 3.8), 고인산혈증(PHOS 11.8), 심한 고나트륨혈증(Na 170), 고염소혈증(Cl 139)과 대사성 산증(pH 7.24, HCO₃⁻ 15.1, BE –11.4)을 보였습니다. 이에 따라 수액 치료 및 구형흡착탄, 인흡착제 등을 통해 탈수 교정과 신장 수치 개선을 시작하였으며 대사성 산증 교정을 위한 조치가 병행되었습니다. 항구토제와 위장보호제도 함께 투여되어 위장관 증상을 완화했습니다. [ 초기 호전 ] 적극적인 치료 이후 BUN과 CREA가 빠르게 호전되었고 산-염기 균형도 정상화 경향을 보였습니다. 그러나 이 시기에도 나트륨과 염소 수치는 정상 범위를 벗어나 넓은 폭으로 변동했으며 이는 신장이 전해질 항상성을 조절하지 못하는 한계를 보여주는 소견으로 평가되었습니다. 혈압은 이때부터 점차 상승세를 보여 고혈압 관리를 위한 항고혈압제의 투여 및 혈압 변화에 대한 모니터링이 강화되었습니다. 입원 경과 중 바람이는 head pressing, 기립 불능 등의 신경학적 증상을 보였습니다. 이는 요독성 뇌병증 (uremic encephalopathy) 혹은 고혈압에 의한 뇌압 상승에 의한 증상으로 판단되었고 이에 따라 진정제 및 항경련제 치료가 추가되었습니다. 바람이는 이제 단순히 신장 수치 교정만으로는 환자의 임상 증상이 해결되지 않는다는 점을 보여주었고 치료의 또 다른 축으로 중추신경계 증상 관리가 포함되었습니다. 바람이는 다행히 완전한 의식 소실로 이어지지 않고 여전히 스스로 움직일 수는 없으나 스스로 밥을 먹을 수 있을 정도로 회복되었습니다. 구토 등의 증상도 소실되었고 보호자 분을 알아볼 수 있는 수준까지 의식이 회복되어 퇴원할 수 있었습니다. 예후 퇴원 후 바람이는 신장 수치의 재악화 소견이 확인되어 예후가 불량할 수 있었으나 보호자 분의 헌신적인 관리와 주기적인 재진 및 세심한 약물 조절을 통해 정상에 가까운 수치로 회복되었고 혈압 역시 아직은 높은 수준이나 이전보다 훨씬 개선된 160mmHg 수준으로 개선되었습니다. 무엇보다 바람이는 신장 수치와 혈압이 잡힌 후부터 스스로 걸어서 화장실을 갈 수 있는 수준까지 회복되어 지금은 열심히 산책을 하며 지내고 있습니다. 퇴원 후 관리 [식이 관리 ] 신장 보호 식단(renal diet)을 권장합니다. 단백질은 과도하지 않게, 하지만 필수 아미노산은 충분히 공급해야 합니다. 인 함량이 낮고, 나트륨 조절이 된 처방식을 사용하는 것이 중요합니다. 간식이나 사람이 먹는 음식은 신장에 부담을 줄 수 있으므로 반드시 제한해야 합니다. [ 약물 및 보조제 ] 항고혈압제: 바람이는 입원 중에도 혈압이 지속적으로 높았던 만큼, 퇴원 후에도 항고혈압제를 꾸준히 복용해야 합니다. 인 결합제: 혈중 인 수치가 올라갈 경우 신장을 더 악화시킬 수 있어, 필요시 인 결합제를 함께 사용합니다. 수의사 지시에 따라 신장 보호 보조제 (오메가-3 지방산, 항산화제 등)도 고려할 수 있습니다. [ 모니터링 ] 혈액검사와 전해질 검사: 퇴원 후 첫 1~2주는 자주 검사해, 신장 수치(BUN, CREA), 전해질(Na, K, Cl), 인 수치가 안정적인지 확인해야 합니다. 혈압 측정: 가정에서 측정은 어렵지만, 병원 내원 시마다 반드시 확인해야 하며, 필요 시 약물 조정을 해야 합니다. 소변검사: 단백뇨(UPC)와 요농축력 확인을 통해 신장 기능을 정기적으로 평가합니다. [ 임상 증상 관찰 ] 보호자님께서 일상에서 가장 잘 체크할 수 있는 부분입니다. 식욕/활력: 갑자기 밥을 거부하거나 힘이 없어지면 내원 필요 구토/설사: 재발 시 신장 상태 악화 가능성 소변량/음수량: 과도하게 늘거나 줄면 신장 기능 변화를 시사할 수 있습니다 신경 증상: 멍함, 걷기 어려움, 이상 행동 등이 보이면 요독성 뇌병증 재발 가능성 [ 정기 추적 관리 ] 처음 1개월간은 1~2주 간격으로 내원해 수치와 혈압을 체크하는 것이 안전합니다. 이후 안정화되면 1~2개월 간격으로 추적 검사를 진행합니다. 일반적으로 만성적인 신부전 환자의 경우 고령이면서 다장기 질환이 동반된 환자가 대부분이므로 신장뿐 아니라 간, 부신, 심장까지 함께 모니터링하는 것이 중요합니다. CKD 소개 1) 정의/병태생리 CKD는 3개월 이상 지속되는 비가역적 신장 손상/기능저하. 진행은 대개 완만하지만 누적성. IRIS는 CKD를 별도 진단 후 Staging으로 관리하도록 권고합니다. 유병: 반려묘 고령군(≥15세)에서 매우 흔하고, 반려견에서도 고령화에 따라 증가합니다. 병태생리 핵심: 네프론 손상 → GFR 감소 → 질소혈증/SDMA↑, 인 배설 저하 → 고인산혈증/FGF-23↑ → 2차성 부갑상샘기능항진, RAAS 활성화 → 단백뇨 및 고혈압 악화, 대사성 산증, 빈혈 (EPO↓) 등 다장기적 연속 반응. 2) 진단 구성요소 혈액: CREA, SDMA (근육량 영향 적어 조기 민감), PHOS, Ca, 전해질, PCV/RETIC (빈혈) 요검사: USG(요농축력), UPC(단백뇨 정량), 요침사로 감염 및 출혈 배제 후 신성 단백뇨 평가 혈압: 반복 측정으로 고혈압 동반 여부 확인 (혈압 Substage 활용) 영상: 신장 크기 변화, 피질·수질 경계 소실, 낭종/석회화 등 구조적 지표 3) IRIS Stages – CREA/SDMA 기준 안정된 탈수가 없는 상태에서 2회 이상 측정값으로 판정 + 이후 단백뇨/혈압으로 Substage. 개 Stage 1: CREA <1.4 mg/dL 또는 SDMA <18 μg/dL + 다른 신장 이상 근거 존재 Stage 2: CREA 1.4–2.8 / SDMA 18–35 Stage 3: CREA 2.9–5.0 / SDMA 36–54 Stage 4: CREA >5.0 / SDMA >54 고양이 Stage 1: CREA <1.6 / SDMA <18 Stage 2: CREA 1.6–2.8 / SDMA 18–25 Stage 3: CREA 2.9–5.0 / SDMA 26–38 Stage 4: CREA >5.0 / SDMA >38 ※ CREA–SDMA 불일치 시 상향 병기: 예) 개에서 CREA가 1.4–2.8인데 SDMA >35면 Stage 3로 관리 (고양이도 동일). 4) IRIS Substaging – 단백뇨(UPC) / 단백뇨(UPC) 개: <0.2 비단백뇨, 0.2–0.5 경계, >0.5 단백뇨 고양이: <0.2 비단백뇨, 0.2–0.4 경계, >0.4 단백뇨 경계군은 재평가 후 재분류, 단백뇨 치료 반응은 UPC 감소/50% 이상 감소로 추적 혈압(수축기, TOD 위험 기준) <140 정상/최소 위험 140–159 저위험 160–179 중등 위험 ≥180 고위험 → 치료 고려·강화 5) 치료 목표(스테이지 공통 원칙) (1) 식이요법 처방 Renal Diet으로 인·단백 제한: 생존 기간과 QOL 개선에 가장 근거 탄탄 인 목표치 Stage 2: <4.6 mg/dL Stage 3: <5.0 mg/dL Stage 4: <6.0 mg/dL (2) 인 결합제 식이로 목표 불충족 시 알루미늄/칼슘/란탄 등 결합제 사용 (고칼슘혈증 주의) (3) RAAS 차단 (단백뇨 완화) ACE 억제제 또는 ARB + Renal diet 목표: UPC 개 <0.5, 고양이 <0.4 또는 기저 대비 ≥50% 감소 (4) 고혈압 목표 SBP <160 mmHg (TOD 위험 저감) 암로디핀 1차제 (특히 고양이), 개에서는 암로디핀, ACEi/ARB 병용 (5) 대사성 산증 목표 HCO₃⁻ 18–24 mmol/L 필요 시 탄산수소나트륨/구연산칼륨 등으로 보충 (6) 저/고칼륨혈증 고양이: 저칼륨혈증 흔함 → 보충 필요 개: 상태에 따라 변동 (7) 빈혈 EPO 유사체 (다르베포에틴 등 조혈 촉진제) + 철 보충 (8) Gi sign, 영양 보충 Maropitant/Ondansetron, Mirtazapine/Capromorelin 등으로 자발 식이 개선 필요 시 피하 수액 (Stage 3–4) 가정 요법 병행 6) 모니터링 Stage 2: 1–3개월 간격 Stage 3: 1–2개월 간격 (증상 있을 시 시 더 촘촘히) Stage 4: 2–4주 간격 추적 항목: CREA, SDMA, PHOS, UPC, 혈압, 체중·근육량, HCO₃⁻ 7) 신부전 원인 분류 신전성: 탈수/저혈압/심인성 저관류 → 교정 시 가역적 (USG 보존) 신성: 사구체·세뇨관·간질 손상(AKI/CKD/PKD 등) → CKD의 본체 신후성: 요로폐색/파열 → 해소 시 급격한 호전 가능 → 병인 교정 가능성 확인 후 IRIS 병기·치료로 진입
관리자 2026.04.28 -
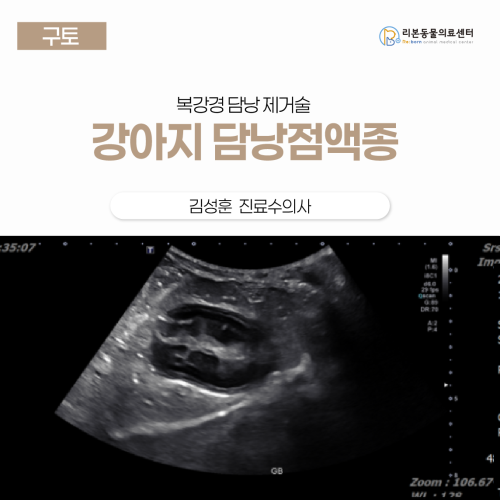 [강아지 담낭점액종] 김성훈 수의사, 복강경 담낭 제거술
[강아지 담낭점액종] 김성훈 수의사, 복강경 담낭 제거술
강아지 무증상 담낭점액종 발견 및 복강경 절제술 사례 병명: 담낭점액종 (Gallbladder mucocele; GBM) 증상: 특별한 증상 없음(무증상) 초음파상 키위 모양의 담즙 정체 확인 치료명: 최소침습 복강경하 담낭절제술 및 총담관 세척 [본문 한 눈에 보기] 장염 의심으로 건강검진을 진행하던 중 담낭 내부가 끈적한 담즙으로 가득 찬 담낭점액종 6단계가 확인되었으며 당장 구토나 통증은 없었으나 담낭 벽이 두꺼워져 파열 위험이 매우 높은 상태였습니다. 배를 크게 가르는 대신 복강경을 이용해 작은 구멍만 내어 정교하게 담낭을 분리하였으며 수술 중 총담관 세척을 병행하여 담즙이 내려가는 길이 잘 뚫려 있는지 꼼꼼하게 확인하였습니다. 수술 후 출혈이나 담즙 누출 없이 안정적으로 회복되었으며 복강경 수술 특유의 작은 절개 덕분에 통증이 적어 퇴원 후에도 빠른 컨디션 회복을 보이며 치료를 마무리하였습니다. 안녕하세요 24시 리본 동물의료센터 외과수의사 김성훈입니다. 이번 글은 복강경을 사용한 담낭제거술 사례를 소개해드립니다. 어떤 증상으로 내원했나요? 장염이 의심되어 건강검진을 받았다가 담낭 이상이 처음 확인되었습니다. 그 후 간 보호제를 꾸준히 복용했고 특별한 증상이나 기력 저하는 없었습니다. 대소변은 정상적이었고 구토나 설사 이력은 없었습니다. 진단 과정 초음파 소견 복부 초음파에서 담낭 내부가 ‘키위 모양’으로 보이는 담낭점액종(중증도 6단계)이 확인되었습니다. 담낭 벽은 두꺼워져 있었고, 이중벽 소견이 보였습니다. 총담관은 약 6mm로 확장되어 있었습니다. 즉 담즙 정체가 심한 단계라 터지기 전에 수술(담낭절제)이 필요한 상황입니다. 수술 과정 전신마취 후 배에 작은 구멍을 4개 내어 복강경 포트(트로카)를 넣고 카메라로 배 안을 확인했습니다. 담낭이 간과 붙어 있어 전기소작기를 이용해 얇은 층을 따라 유착을 안전하게 떼어냈습니다. 담낭관(담낭에서 총담관으로 이어지는 관)이 짧아 근위부를 지혈한 뒤 절개하고 가는 관을 넣어 십이지장 쪽으로 거꾸로 세척해 총담관이 잘 뚫려 있는지 확인했습니다. 절개 부위 아래쪽 담낭관에는 클립 2개를 걸어 단단히 막고 봉합 기구로 한 번 더 묶어 보강한 뒤 클립 위쪽에서 담낭을 완전히 제거했습니다. 회수용 주머니에 담낭을 담아 배 밖으로 꺼냈고 남은 자리의 출혈·누출 여부를 확인한 후 충분히 씻어냈습니다. 포트 위치의 근육·피하·피부를 차례로 봉합했습니다. 담낭점액종이란? 담낭점액종은 담낭 안의 담즙이 비정상적으로 끈적하게 굳어 덩어리처럼 차는 질환입니다. 이렇게 굳은 담즙이 관을 막으면 담즙이 제대로 빠져나가지 못해 담낭이 늘어나고 심하면 안에서 터져 복막염이 생길 수 있습니다. 담낭이 파열 될경우 담즙의 핵심 성분인 bile salt가 복강으로 새면 염증·용혈·조직괴사를 일으키고 높은 삼투압 때문에 혈관 내 체액이 복강으로 빠져 탈수 → 저혈량성 쇼크로 진행됩니다. 개의 정상 담즙은 대개 무균이지만 장내 세균의 상행 감염·장관 전이(translocation) 등으로 오염되면 septic bile peritonitis가 되고 사망률이 훨씬 높아집니다. ACVS(미국수의외과학회) 공식 페이지는 GBM에 대해 대부분의 반려동물에서 ‘적극적(proactive)인 조치’가 권장된다고 명시합니다. 또한 우연히 발견된 무증상 GBM도 담낭절제술(cholecystectomy) 고려 대상으로 제시합니다. 반대로 약물치료가 먼저 실패하거나 전신 악화 또는 담낭 파열이 생길 때까지 f/u하는 전략은 파열 위험을 높일 수 있다고 경고합니다. 즉, 이 질환의 근본 치료는 담낭을 제거하는 수술(담낭절제술)입니다. 개의 담낭 점액종(GBM, gallbladder mucocele)은 비가역적·진행성 특성을 가지며, 언제 파열될지 예측이 어렵습니다. 한 번 파열되면 담즙성 복막염·패혈증으로 치사율이 급격히 상승하므로 파열을 기다리기보다 전신 상태가 양호할 때의 ‘예방적(조기) 담낭절제술을 권고합니다. 수술 중에 담즙길(총담관)의 흐름이 의심되면 십이지장에서 관을 넣어 부드럽게 세척해 길이 잘 통하는지 확인합니다. 기존 open방식 보다 복강경의 가장 큰 장점은 절개가 작아 통증이 적고 회복이 빠르다는 것입니다. " 자주 묻는 질문" Q1. 수술 후 담즙은 어떻게 흐르나요? 담낭이 없어도 괜찮나요? A. 담낭은 저장 역할이라 제거 후에도 간→총담관→십이지장으로 담즙이 바로 흘러가 소화는 가능합니다. 일부에서 초기 소화 불편이 있을 수 있어 저지방·소량 급여가 도움이 됩니다. Q2. 재검은 언제 오면 되나요? A. 보통 퇴원 후 10–14일에 상처 확인 및 실밥 제거, 혈액검사(특히 빌리루빈·간수치)를 함께 확인합니다. Q3. 간 보호제는 계속 먹어야 하나요? A. 수술 후 초기에는 간 보호제가 도움이 될 수 있습니다. 추후 혈액검사 결과와 경과에 따라 중단/지속을 결정합니다.
관리자 2026.04.28 -
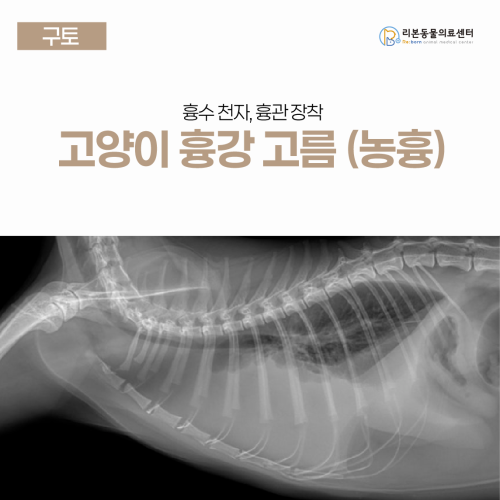 [고양이 흉강 고름] 고양이 농흉, 흉수 천자, 흉관 장착
[고양이 흉강 고름] 고양이 농흉, 흉수 천자, 흉관 장착
강아지 부신피질기능저하증(에디슨병) 쇼크 및 치료 사례 병명: 부신피질기능저하증 (Addison’s disease) 및 에디슨 위기 (Addisonian crisis) 증상: 의식 소실 저혈압 및 저체온 심한 탈수 점액성 혈변 혈당 저하 치료명: 응급 쇼크 처치(수액 및 당 공급) 호르몬 보충 요법(코르티솔 투여) 전해질 불균형 교정 [본문 한 눈에 보기] 한 달간 식욕 부진과 구토를 반복하던 3살 포메라니안 환자는 갑작스러운 의식 소실과 측정 불가능한 저혈압 상태로 내원하였으며 검사 결과 정상치의 5분의 1에 불과한 심각한 저혈당과 탈수 쇼크가 확인되었습니다. 혈액 검사상 나트륨 수치는 낮고 칼륨 수치는 높은 전형적인 전해질 불균형과 함께 초음파상 부신의 위축이 관찰되었으며 ACTH 자극 시험을 통해 호르몬 분비가 거의 없는 에디슨병으로 확진하였습니다. 부족한 호르몬을 즉시 공급하고 전해질을 교정하는 집중 치료를 시행한 결과 3일 만에 스스로 밥을 먹을 정도로 기력을 회복하였으며 평생 관리가 필요한 질환이지만 적절한 투약 시 정상적인 수명을 유지할 수 있게 되었습니다. 3살 코리안숏헤어 고양이 ‘겨울이’가 호흡곤란, 식욕부진, 구토 증상을 보여 내원했습니다. 보호자님께서는 최근 들어 겨울이가 숨쉬기 힘들어 보이고 밥을 거의 먹지 않으며 간헐적으로 구토를 하는 모습을 보인다고 하셨습니다. 진단 과정 ‘겨울이’의 호흡곤란 및 전신 증상의 원인을 확인하기 위해 여러 검사를 진행했습니다. 흉부 방사선 검사 → 흉강 내 다량의 흉수 확인 흉수천자 및 흉수 검사 → 다수의 염증세포 및 세균 감염 소견 ⇒ 농흉(Pyothorax)으로 진단 가능합니다. 혈액검사 → 심한 감염으로 인한 백혈구증가증 및 염증 수치 증가 확인 흉수 검사를 통해 실제로 세균 감염으로 인한 농성 흉수가 가득 차는 상태인 “농흉”을 진단할 수 있었고 혈액검사 상의 변화가 심한 감염 및 염증 상태를 뒷받침해주었습니다. 치료 과정 및 예후 농흉 치료의 첫 단계는 감염된 흉수의 배액(제거)입니다. 가장 좋은 방법은 흉강과 외부를 개통하는 “흉관”을 장착하여 흉수가 흉강 내부에 고여 있지 못하도록 하고 지속적으로 흉강 세척 및 배액을 진행하며 흉수 양을 모니터링 하는 것입니다. 그러나 전신 마취가 필요한 시술이기 때문에 장착 전에 마취 위험도를 충분히 고려해야 합니다. 흉관 장착이 어려운 환자에서 정기적으로 흉수천자를 진행하기도 하지만 아무래도 감염성 흉수가 지속적으로 배액되지 못하고 흉강 내에 고여있는 시간이 길어지게 되고 반복적인 천자에 대한 합병증(오염, 기흉 등)이 발생할 가능성이 높아진다는 단점이 있습니다. 겨울이의 경우 보호자님과 충분히 상의한 끝에 흉관을 장착하기로 결정했습니다. 흉관 장착 → 흉강 내에 흉관을 삽입하여 지속적인 배액 시행, 매일 흉강 세척 진행하며 흉수 양 모니터링 항생제 치료 → 감염된 세균의 종류를 확인하기 위해 흉수 항생제 감수성 검사 의뢰(검사 결과가 나오기 전까지는 광범위 항생제 적용) 수액 요법 및 대증 치료 → 전신 상태 안정화 및 패혈증 예방 목적 산소 공급 → 흉수로 인한 호흡곤란 완화 흉관을 통한 흉수 배액량과 감염 조절 여부에 따라 입원 기간은 짧게는 약 1주일, 길게는 2주 이상 소요될 수 있습니다. 감염이 심한 경우에는 완치까지 더 긴 기간의 치료가 필요할 수 있습니다. 농흉이 악화되어 패혈증으로 진행될 경우 예후가 불량할 수 있기 때문에 입원 중 체온, 혈압 등의 바이탈 확인과 혈액검사 모니터링이 중요합니다. 겨울이의 경우 흉관 장착 후 흉수 양이 지속적으로 감소했고 입원 8일차에 다시 흉수 세포검사를 진행했을 때 세균이 관찰되지 않아 흉관을 제거하였습니다. 하루 더 지켜봤지만 흉수가 극소량으로 확인되었고 식욕과 기력도 개선되어 퇴원하여 통원 치료로 전환하게 되었습니다. 흉수 양이 줄고 전반적인 컨디션이 좋아지더라도 농흉 완치에는 최소 한 달 간의 항생제 복용이 지시됩니다. 농흉 농흉은 흉강 내 패혈성 삼출액(흉수)이 차는 상태를 말합니다. 농흉의 가장 흔한 원인은 할퀴거나 물려서 생기는 흉강의 상처 혹은 상부 호흡기 감염의 흉강으로의 파급입니다. 그러나 겨울이의 경우 외상의 증거가 확인되지 않았기 때문에 명확한 원인 감별은 어려운 상태였습니다. 대표적인 증상으로 흉수로 인한 호흡곤란이 발생하며 감염으로 인한 전신 증상의 일환으로 무기력, 식욕저하, 구토 등이 확인되기도 합니다. (농흉이나 세균성 흉막염이 있는 경우, 전신 염증 반응으로 인한 위장관 운동 저하로 구토와 같은 소화기 증상이 발생할 수 있습니다.) 농흉의 경우 치료하지 않을 경우 호흡곤란 심화 및 전신적인 감염과 패혈증이 발생할 수 있으며 이 경우 쇼크 및 사망으로까지 이어질 수 있는 응급 질환입니다. 농흉은 초기에 흉수의 제거와 상태 안정화가 가장 중요하며 진단 후 빠르게 약물 관리와 흉수 배액을 진행할 경우 비교적 예후가 좋은 질환으로 알려져 있습니다.
관리자 2026.04.28 -
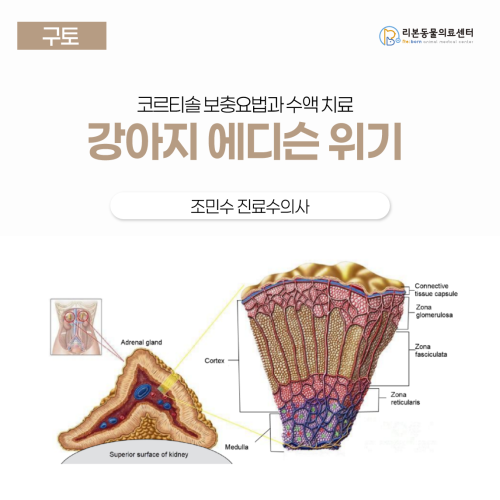 [강아지 구토, 장염] 조민수 진료 수의사, 부신피질기능저하증 에디슨 위기 - 코르티솔 보충요법과 수액 치료
[강아지 구토, 장염] 조민수 진료 수의사, 부신피질기능저하증 에디슨 위기 - 코르티솔 보충요법과 수액 치료
강아지 부신피질기능저하증(에디슨병) 쇼크 및 치료 사례 병명: 부신피질기능저하증 (Addison’s disease) 및 에디슨 위기 (Addisonian crisis) 증상: 의식 소실 저혈압 및 저체온 심한 탈수 점액성 혈변 혈당 저하 치료명: 응급 쇼크 처치(수액 및 당 공급) 호르몬 보충 요법(코르티솔 투여) 전해질 불균형 교정 [본문 한 눈에 보기] 한 달간 식욕 부진과 구토를 반복하던 3살 포메라니안 환자는 갑작스러운 의식 소실과 측정 불가능한 저혈압 상태로 내원하였으며 검사 결과 정상치의 5분의 1에 불과한 심각한 저혈당과 탈수 쇼크가 확인되었습니다. 혈액 검사상 나트륨 수치는 낮고 칼륨 수치는 높은 전형적인 전해질 불균형과 함께 초음파상 부신의 위축이 관찰되었으며 ACTH 자극 시험을 통해 호르몬 분비가 거의 없는 에디슨병으로 확진하였습니다. 부족한 호르몬을 즉시 공급하고 전해질을 교정하는 집중 치료를 시행한 결과 3일 만에 스스로 밥을 먹을 정도로 기력을 회복하였으며 평생 관리가 필요한 질환이지만 적절한 투약 시 정상적인 수명을 유지할 수 있게 되었습니다. 3세 포메라니안 승이는 한 달 전부터 식욕 부진, 구토 증세를 보여 장염에 준한 치료를 받던 중 급작스러운 의식 소실과 점액성 혈변 등의 증세를 보여 본원에 의뢰된 환자입니다. 어린 나이에 발생한 쇼크 증세에 선천적인 질환이 의심되는 상황이었으며 응급 처치 및 정확한 원인 감별을 진행하게 된 case 입니다. 응급 처치 및 진단 승이는 내원 당시 35.7도로 저체온증과 혈압계 상 측정이 불가능할 정도의 낮은 혈압, 완전한 의식 소실, 점액성 혈변을 보이며 응급하게 내원했습니다. 심박 역시 청진 상 듣기 힘들 정도로 미약했고 두 눈은 움푹 파일 정도로 깊게 들어가 있었으며 혈당은 16으로 정상치의 1/5에 달하는 수치였습니다. 피부와 점막의 수분은 완전히 말라 전형적인 10% 이상의 탈수 및 쇼크 상태를 보이고 있었습니다. 부족한 수분과 당을 공급하고 정확한 원인 감별을 진행하기 위해 빠르게 라인을 장착, 채혈 후 shock dose에 준한 0.9% Normal Saline 수액과 20% dextrose를 빠르게 투여하여 쇼크 상태에서 벗어날 수 있도록 도왔고 다행히 의식을 되찾는 데에는 성공할 수 있었습니다. 이후 진행된 혈액 검사 상 측정이 불가능한 수준의 azotemia와 함께 탈수로 인한 대사성 산증 그리고 신장만의 문제라고 보기에는 어려울 정도로 망가진 전해질 불균형 (저나트륨혈증 & 고칼륨혈증)이 관찰되었습니다. 승이의 Na:K ratio는 불과 16.9에 불과한 수준으로 이는 addison’s disease를 강력히 시사하는 수치입니다. 물론 심각한 수준의 신부전 질환을 앓는 환자에게서도 나타날 수는 있었으나 승이의 나이는 불과 2~3세로 만성 신부전이 오랜 기간 지속될 시간적 여유는 없었으며 급성 신부전을 일으킬만한 이력 또한 없던 환자였습니다. 이에 addison’s disease를 감별하기 위한 복부 초음파 및 ACTH stimulation test가 진행되었습니다. 복부 초음파 상 소형견은 부신의 caudal pole 기준 정상 두께는 약 3.2mm ~ 5.8mm로 좌측 부신은 측정 상의 오류를 감안했을 때 정상의 하한치 우측 부신은 확연한 크기 감소가 확인되었습니다. Addison’s disease는 부신 피질에서 분비되는 cortisol의 분비 저하에 의해 발생하는 질환으로 부신의 위축은 cortisol을 분비하는 기능이 떨어졌음을 강력히 시사하는 근거 중 하나로 꼽힙니다. 혈액 검사와 복부 초음파 등 의심 정황을 근거로 진행된 ACTH stimulation test입니다. ACTH stimulation test는 부신 피질을 자극하여 cortisol 분비를 촉진하는 호르몬을 직접 투여하여 부신의 기능을 평가하는 검사로 base line이 1~2ug/dL 미만 호르몬 투여 후 변화가 거의 없는 모습을 보일 경우 Addison’s disease로 확진할 수 있습니다. 승이의 경우 호르몬 투여 전 후 모두 cortisol 수치가 측정이 어려울 정도로 낮은 상태로 지속되어 승이는 선천적인 혹은 모종의 원인으로 부신의 기능이 극도로 떨어져 발생한 addison’s disease로 진단되었습니다. 내원 당시 보였던 쇼크 증세는 addisonian crisis (에디슨 위기)에 의한 증상일 것으로 판단되어 신속히 코티솔을 공급하는 치료로 진행하게 되었습니다. 치료 과정 입원 후 승이는 적절한 수액 요법과 손상된 장벽 회복을 위한 대증 처치, 코티솔의 외부 공급으로 빠르게 회복될 수 있었습니다. 수액 요법 후 신장 수치는 빠르게 개선되었고 대사성 산증과 전해질 불균형도 깔끔하게 해소되었습니다. 약 3일 간의 치료 끝에 승이는 좋아하는 사료를 스스로 먹기 시작했으며 구토와 설사는 말끔히 멎어 퇴원할 수 있었습니다. Addison’s disease란? 에디슨병 (Addison’s disease, primary hypoadrenocorticism)은 부신피질의 파괴로 인한 글루코코르티코이드 (cortisol)와 미네랄코르티코이드 (aldosterone) 분비 저하가 특징인 내분비 질환으로 개에서 흔하며 고양이에선 드물게 나타납니다. Primary hypoadrenocorticism은 부신 피질 (특히 zona glomerulosa와 fasciculata)의 면역 매개 파괴가 주 원인으로 꼽히고 있습니다. Cortisol 결핍은 위장관 점막 유지 실패, 식욕 저하, 구토, 무기력 등을 초래하고 Aldosterone 결핍은 나트륨 소실과 칼륨 축적을 유발하여 저나트륨혈증 (hyponatremia), 고칼륨혈증 (hyperkalemia), 대사성 산증을 유발하게 됩니다. 전해질 불균형이 심해지면 순환기 붕괴로 Addisonian crisis (에디슨 위기)가 발생합니다. 임상 증상 만성형 (Addison’s disease) 식욕부진, 체중감소, 무기력, 구토, 설사, 복통, 탈수 때로 waxing and waning pattern : 일시적 호전과 재악화를 반복 급성형 (Addisonian crisis) 심한 무기력, 저혈압, 서맥, 저체온, 쇼크, 급성 신부전 양상 (BUN/Cr 상승) 때로 가성 신부전 (pseudo-renal failure)으로 오진될 수 있습니다. 진단 01 혈액 검사 특징적인 전해질 이상 Na↓, K↑ → Na:K ratio < 27 (보통 < 20) Cl↓ Ca↑ (약 30%의 환자에서 관찰) BUN↑, Creatinine↑, Phosphorus↑ (대부분 탈수와 GFR 저하로 인함) 02 확진 검사 ACTH 자극시험 (ACTH stimulation test) Cortisol baseline과 자극 후 모두 <2 µg/dL (보통 <1 µg/dL)이면 확진 03 치료 Addisonian Crisis는 즉각적인 치료가 필요합니다. IV fluid therapy : 0.9% NaCl (shock 교정 및 Na 공급) Glucocorticoid: Dexamethasone 0.25–0.5 mg/kg IV (ACTH test에 영향 없음, PDS 혹은 MPSS 사용 시 24~48시간 후 확진 검사 가능하므로 주의) 04 장기 관리 Mineralocorticoid replacement Desoxycorticosterone pivalate (DOCP): 2.2 mg/kg IM or SC every 25–30 days 또는 Fludrocortisone acetate (PO, 0.01–0.02 mg/kg q12–24h) Glucocorticoid replacement Prednisone 0.1–0.25 mg/kg/day PO (maintenance) 치료 후 Na/K 정상화 여부 및 활력 회복, 자발 식이 여부 모니터링 등 주의 깊은 관리가 필요합니다. 예후 적절한 약물요법과 모니터링 시 예후는 매우 양호하며 대부분 평생 치료가 필요하지만 정상적인 수명 유지가 가능합니다. 치료 중단 시 Addisonian crisis 재발 가능하므로 주의해주세요. 이 연구는 개에서 발생한 자발성 또는 약물유도형 Hypoadrenocorticism(부신피질기능저하증, 흔히 ‘Addison’s disease’)의 진단 시점 특징, 치료 방식, 장기 생존 및 예후를 평가하고자 한 후향적 연구입니다. 전형적 형태 (전해질 불균형을 나타내는 케이스)는 중앙 생존기간(median survival time, MST) 약 5.7년 (95% CI: 4.0-7.2년, n=47), 사망 시 연령 중앙값 약 11.0세 (범위 4.0-17.0세, n=30) 비전형적 형태 (전해질 불균형이 없는 케이스)는 MST 약 5.6년 (95% CI: 4.1-NA년, n=9), 사망 시 연령 중앙값 약 11.8세 (범위 11.0-13.0세, n=4)으로 진단 및 적절한 치료(미네랄코르티코이드 + 글루코코르티코이드)가 이루어지면 부신피질기능저하증을 가진 개들도 상당히 긴 기간 생존 가능함을 시사합니다. 급성의 에디슨 위기 자체는 매우 심각한 사안이나 적절한 치료를 통해 환자의 상태가 개선되고 장기적인 관리 단계로 넘어가면 예후는 매우 양호한 질환이니 반드시 수의사와 상의하여 치료하세요.
관리자 2026.04.28 -
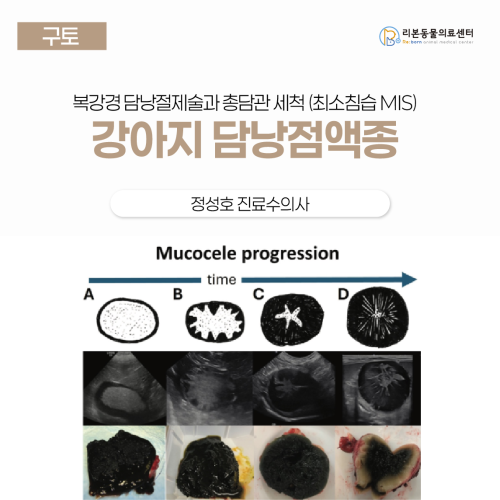 [강아지 식욕 저하] 정성호 진료수의사, 강아지 담낭점액종 조기 발견 및 복강경 절제술 사례
[강아지 식욕 저하] 정성호 진료수의사, 강아지 담낭점액종 조기 발견 및 복강경 절제술 사례
강아지 담낭점액종 조기 발견 및 복강경 절제술 사례 병명: 담낭점액종 (Gallbladder mucocele) 증상: 비특이적인 식욕 저하 간 수치(ALP) 상승 치료명: 최소침습 복강경하 담낭절제술 및 총담관 세척(CBD flushing) [본문 한 눈에 보기] 식욕 저하로 내원한 9살 환자는 초음파 검사 결과 담낭 내 점액이 별 모양으로 가득 찬 담낭점액종 3단계로 진단되었으며 당장 파열이나 폐색은 없었으나 예방적 차원의 조기 수술을 결정하였습니다. 담낭 파열 후 수술 시 사망률이 4배 이상 높다는 최신 연구 결과에 따라 합병증이 생기기 전 복강경을 이용해 담낭을 정교하게 절제하였으며 통증과 출혈을 최소화하여 수술을 마쳤습니다. 수술 후 소화기 증상이 뚜렷하게 호전되었고 수술 6일 만에 합병증 없이 건강한 모습으로 퇴원하였으며 조기 수술 덕분에 매우 양호한 예후를 기대할 수 있게 되었습니다. 이번 환자는 최근 들어 식욕이 감소하여 내원한 케이스였습니다. 식욕 저하는 매우 비특이적인 임상 증상으로 가벼운 소화기 질환에서부터 중증의 전신 질환이나 종양성 질환까지 다양한 원인에서 나타날 수 있습니다. 따라서 이러한 환자의 평가에서는 철저한 문진과 세심한 신체검사를 통해 원인 감별을 위한 첫 단계를 신중히 진행하는 것이 중요합니다. 진단 이 환자는 문진과 신체검사에서 뚜렷한 이상 소견이 확인되지 않아 기본적인 실험실 검사로 CBC 및 생화학 검사(biochemistry panel)를 시행하였습니다. 검사 결과 ALP(alkaline phosphatase)의 상승 이외에는 특이한 이상 수치는 관찰되지 않았습니다. 이에 원인 감별을 위해 복부 초음파 검사를 추가로 진행하였습니다. 초음파 검사 소견 – 담낭 내강의 typical stellate pattern의 GB mucocele, CBD의 유의적인 확장 소견 관찰되지 않음(2.2mm), 간은 비대되어 고에코성 음영으로 fine echotexture로 관찰. – 금일 영상상 GB rupture, biliary obstruction으로 추정되는 소견 관찰되지 않음. 따라서 환자는 최종적으로 grade 3의 담낭점액종(gallbladder mucocele)으로 진단되었습니다. 현재까지 담낭 파열이나 담도 폐색은 확인되지 않았으나 이러한 합병증이 언제든지 발생할 수 있는 상태였고 이러한 문제들이 생기기 전에 담낭절제술을 시행하기로 결정하였습니다. 복강경하 담낭절제술(cholecystectomy) 과 총담관 세척(CBD flushing) 을 동시에 시행 수술은 절개 범위를 최소화하고 환자의 회복을 촉진하기 위해 복강경하 담낭절제술(cholecystectomy)과 총담관 세척(CBD flushing)을 동시에 시행하였습니다. 수술 절차는 다음과 같습니다. 1. 우선 담낭 기저부에서 예리한 절개를 가한 뒤 담낭의 장막층(serosa) 일부를 남긴 상태로 절개를 진행합니다. 2. 그 상태에서 담낭을 간 실질에서 조심스럽게 박리하면서 cystic duct 부위에 가까워지면 장막층을 포함하여 완전 절개합니다. 3. 담낭이 간에서 완전히 분리된 후에는 cystic duct를 부분적으로(절반 정도) 절개하여 그 부위를 통해 총담관 세척(CBD flushing)을 실시합니다. 4. 세척이 완료된 후 cystic duct를 완전히 절단하여 담낭을 완전 분리합니다. 이 환자에게 수술을 하는 것이 추천되는 이유 담낭점액종이 위험한 이유는 겔 형태의 점액이 담도를 막아 담도 폐색(EHBO, extrahepatic biliary obstruction)을 유발할 수 있고 동시에 담낭벽이 약해지면서 담낭이 쉽게 파열될 수 있기 때문입니다. 과거에는 이러한 문제들이 점액종이 진행된 후기 단계에서 주로 발생한다고 생각하여 초음파 소견을 기준으로 grade 체계(점액종의 진행 단계)가 만들어졌습니다. 그러나 최근 연구들에 따르면 이러한 grade와 담낭 파열 혹은 EHBO 발생 사이의 상관성이 크지 않은 것으로 밝혀지고 있습니다. 즉, 치명적인 합병증은 ‘초기 점액종’에서도 언제든 발생할 수 있다는 뜻입니다. 쉽게 말해, 수의사 입장에서 “아직 초기 단계니까 수술하지 않아도 괜찮습니다”라고 말하기 어려워졌다는 말입니다. 또한 2021년 Journal of Small Animal Practice (JSAP)에 발표된 연구에서는 담낭 파열이나 EHBO가 발생한 이후에 수술을 진행하는 것이 예후가 안 좋다는 것을 보여주었습니다. 이 연구에서 연구진은 담낭 파열, 담즙 복막염, 담낭벽 손상, 전신 불안정(저혈압·빈맥·고젖산혈증), 고빌리루빈혈증, 담도 확장 등의 소견이 있는 환자군(비선택적 수술군)과 이러한 소견이 없는 환자군(선택적 수술군)을 비교했습니다. 그 결과 비선택적 수술군의 사망률은 23% 선택적 수술군의 사망률은 6%로 비선택적 수술군에서 사망률이 약 4배 높게 나타났습니다. 이러한 결과는 이번 환자에서 조기에 담낭절제술을 시행한 결정이 매우 적절했다는 점을 뒷받침합니다. 이 환자에게 수술을 하는 것이 추천되는 이유 (2) 이러한 근거에도 불구하고 일부 보호자들은 내과적(비수술적) 치료를 먼저 시도하기를 원할 수 있습니다. 이에 대해 참고할 만한 중요한 연구가 2019년 Journal of Veterinary Internal Medicine (JVIM)에서 발표되었습니다. 이 연구에 따르면 담낭절제술(cholecystectomy)을 받은 환자군의 중앙 생존기간은 1,802일 반면 내과적 치료를 먼저 시행하다가 호전이 없어 뒤늦게 수술로 전환된 환자군의 생존기간은 단 203일에 불과했습니다. 즉, 수술을 받아야 하는 환자가 내과적 치료를 시도하면서 수술 시점을 놓치는 것이 환자의 생존율을 크게 떨어뜨릴 수 있다는 점을 강하게 시사합니다. 따라서 내과적 치료는 오직 마취 자체가 불가능하거나 고위험한 경우에만 임시적인 선택으로 고려하는 것이 바람직합니다. 그 외의 대부분의 경우에는 외과적 개입이 환자의 생존과 예후를 개선하는 가장 중요한 결정 요인이 됩니다. 예후 환자는 수술 후 소화기 증상이 뚜렷하게 호전되었으며 복부 초음파 검사에서도 수술 부위에 이상 소견이 확인되지 않아 입원 6일째에 안정적인 상태로 퇴원하였습니다. 일반적으로 담낭절제술 후 사망하는 경우는 대부분 술 후 초기에 발생하는 폐색전증(PTE)이나 급성 폐손상(acute lung injury) 등의 호흡기계 합병증과 밀접한 관련이 있습니다. 따라서 이 환자처럼 수술 후 6일째까지 임상적으로 안정되고 영상학적으로도 이상이 없는 경우 담낭절제술로 인한 치명적 합병증 발생 가능성은 극히 낮으며 전반적인 예후는 매우 양호한 것으로 판단됩니다. 담낭 점액종이 왜 생겨요? 원인이 뭐예요? 보호자분들이 담낭점액종에 대해 가장 자주 묻는 질문 중 하나가 바로 “왜 생기나요?”, “원인이 뭐예요?”입니다. 안타깝게도 담낭점액종의 정확한 발생 기전은 아직 명확히 밝혀지지 않았습니다. 다만, 특정 소형견 품종에서 유의하게 높은 발생률을 보이는 점으로 미루어 유전적 소인이 작용할 가능성이 높은 것으로 추정됩니다. 또한 내분비 질환과의 연관성도 보고된 바 있습니다. 예를 들어, 쿠싱증후군(Cushing’s disease, hyperadrenocorticism)이 있는 경우 담낭점액종 발생 위험이 약 28배 증가, 갑상선기능저하증(hypothyroidism)이 있는 경우에는 약 3배 증가한다고 보고되었습니다. 다만, 이러한 결과는 인과관계가 아니라 연관성을 보여주는 것이며 호르몬 이상이 직접적으로 담낭점액종을 유발한다고 단정할 수는 없습니다. 결국 담낭점액종은 유전적 요인, 호르몬 불균형, 담즙의 점도 변화, 담낭운동성 저하 등 복합적으로 병태생리에 관여하는 것으로 보입니다. 요약하자면 담낭점액종은 단순히 담낭에 점액이 차는 질환이 아니라 생명을 위협할 수 있는 담도계 질환입니다. 증상이 경미하더라도 언제든 담낭 파열이나 담도 폐색으로 진행될 수 있기 때문에 조기 진단과 적절한 치료 시점의 판단이 무엇보다 중요합니다. 이번 사례처럼 수술 시기를 놓치지 않고 조기에 담낭절제술을 시행하는 것이 환자의 생존과 예후를 결정짓는 핵심 요소입니다.
관리자 2026.04.28 -
 [강아지 밥안먹음] 박윤아 진료수의사, 강아지 구토 식욕부진 무기력, 급성신장손상(AKI)
[강아지 밥안먹음] 박윤아 진료수의사, 강아지 구토 식욕부진 무기력, 급성신장손상(AKI)
강아지 급성 신장 손상(AKI) 진단 및 치료 사례 병명: 급성 신장 손상 (Acute Kidney Injury; AKI) 증상: 식욕 저하 기력 저하 다뇨(소변량 증가) 탈수 치료명: 집중 수액 처치 및 전해질 교정 항구토제 및 위장관 보호제 투여 고혈압·고인혈증 관리 [본문 한 눈에 보기] 평소 건강하던 9살 말티즈 환자는 갑작스러운 식욕 부진과 함께 물을 많이 마시고 소변을 많이 보는 증상으로 내원하였으며 검사 결과 신장 수치(BUN Creatinine Phosphorus)의 급격한 상승이 확인되었습니다. 초음파 검사에서 신장 피질의 에코 상승과 두께 증가가 관찰되었고 소변 비중이 매우 낮아 신장이 소변을 농축하지 못하는 급성 신장 손상 상태로 진단되어 즉시 입원 치료를 시작하였습니다. 다뇨로 인한 탈수를 막기 위해 정밀한 수액 요법을 시행하고 요독증 증상을 완화하는 집중 관리를 진행한 결과 신장 수치가 안정화되었으며 토르는 활력을 되찾아 건강하게 퇴원하였습니다. 건강하게 지내던 토르는 갑자기 식욕이 떨어지고 기력저하 증상을 보였습니다. 보호자님은 토르가 얼마전 마취 후 스케일링을 받은 이력이 있으며 그 이후부터 다뇨 증상을 보인다고 하셨습니다. 어떤 검사를 했나요? 토르는 내원 당시 탈수가 확인되었으며 혈액검사에서 신장수치인 BUN, Creatinine, Phosphorus 수치가 상승하여 신장 손상이 의심되었습니다. 복부 초음파 검사에서는 신장의 피질이 밝게 관찰되고 피질의 두께가 증가한 것이 확인되어 급성 신장 손상 소견으로 진단되었습니다. 소변 검사는 방광 천자를 통해 진행하였으며 비중은 1.008로 낮게 측정되어 신장이 소변을 제대로 농축하지 못하는 상태임을 알 수 있었습니다. 현미경 검사에서는 세균이나 염증세포 같은 감염 소견은 확인되지 않았습니다. 어떻게 치료했나요? 환자는 급성 신장 손상으로 진단된 후 입원 치료를 진행하였습니다. 다뇨로 인한 탈수를 교정하기 위해 수액 치료를 시행하였고 요독증으로 인한 구토와 식욕 부진 증상 완화를 위해 항구토제와 위장관 보호제를 사용하였습니다. 또한 추가적인 신장 손상을 방지하기 위해 고혈압, 고인혈증, 단백뇨 관리를 함께 진행하였습니다. 입원 중 신장 수치가 점차 감소하며 회복세를 보였고 식욕과 활력이 돌아왔습니다. 퇴원 후에는 피하수액 처치와 함께 신장 처방식을 급여하며 정기적인 혈액검사를 통해 신장 기능을 모니터링하기로 하였습니다. 퇴원 후 관리 급성 신부전의 예후는 초기 손상 정도에 따라 매우 다양합니다. AKI에서 생존한 환자의 50%는 신장 기능을 회복하지만 50%는 만성 신장 손상으로 진행하여 영구적인 신장 기능 저하가 발생할 수 있습니다. 급성 신장 손상에서 회복된 후에도 신장 기능이 완전히 정상으로 돌아오지 않을 수 있습니다. 따라서 꾸준한 피하수액, 신장 처방식, 정기적인 혈액검사 등 신장 모니터링이 필요합니다. AKI란? 급성신장손상(AKI, Acute Kidney Injury)은 신장이 갑작스러운 허혈이나 독성 물질로 인해 손상되어 신기능이 급격히 저하되는 상태를 의미합니다. AKI의 원인은 크게 신전성, 신장성, 신후성 원인으로 구분할 수 있습니다. 신전성은 신장 저관류에 의해 발생하며, 탈수, 저혈량증, 저혈압 등 신장 혈류량이 감소하거나 마취, 화상, 수술 등으로 인한 저관류가 발생하는 경우가 이에 해당합니다. 신장성은 허혈이나 신독성 물질에 의해 신장에 손상이 생겨서 발생하는 신부전을 말합니다. 신독성을 일으키는 대표적인 물질은 Ethylene glycol, 백합, 포도, 건포도 등이 있습니다. 특히 고양이에서 백합은 독성이 높지만 이를 모르는 보호자들이 많기 때문에 주의가 필요합니다. 수술 후 진통 관리로도 NSAIDs를 사용하면서 급성신장질환 발생이 나타날 수 있습니다. 신후성은 요로의 급성 폐쇄에 의해 발생합니다. 폐색은 요도, 양쪽 요관 또는 한쪽 요관에서 발생할 수 있습니다. 신전성, 신성, 신후성의 구분은 완전하지 않을 수 있으며 장기간 지속된 신전성과 신후성 AKI는 신성 AKI로 진행할 수 있습니다. 급성 신장 손상은 갑작스럽게 임상증상이 심각하게 나타나기 때문에 대체로 원인이 확인됩니다. 빠른 예측과 원인 제거 및 처치가 이루어지면 콩팥 기능이 어느정도 회복 할 수 있습니다. 급성 신장 손상은 IRIS(국제 수의 신장 학회)에서 제정한 기준에 맞춰 등급을 구분하고 있습니다. 등급을 구분하는 기준으로는 주요 수치로는 Creatinine이 있으며 부가적인 수치로 기존 신장 질환의 존재 여부, 요 생산량 등이 있습니다. AKI와 관련된 임상 증상은 다양하며 손상의 정도에 따라 달라집니다. AKI 환자는 1주일 정도 지속되는 식욕부진, 구토, 설사, 다음/다뇨 증상이나 핍뇨/무뇨, 위장관과 구강 궤양 등이 나타날 수 있습니다. 임상 증상의 정도가 심한 경우는 의식 저하, 혼수, 발작까지 발생할 수 있습니다.
관리자 2026.04.28 -
 [강아지 구토, 무기력] 강아지 급성 췌장염 만성 췌장염
[강아지 구토, 무기력] 강아지 급성 췌장염 만성 췌장염
강아지 만성 췌장염의 급성 악화 진단 및 치료 사례 병명: 만성 췌장염의 급성 악화 (Acute on chronic pancreatitis) 증상: 반복적인 구토 식욕 부진 기력 저하(무기력) 치료명: 수액 요법 및 진통 처치 항구토제 및 위장관 보호제 투여 저지방 식이 요법 [본문 한 눈에 보기] 9살 말티즈 환자는 갑작스러운 구토와 식욕 절폐 증상으로 내원하였으며 검사 결과 췌장의 부종과 함께 췌장 효소 및 염증 수치가 급격히 상승한 상태였습니다. 과거 만성 췌장염 이력이 있던 점을 토대로 기존 질환이 급성으로 악화된 것으로 진단하였으며 통증 완화와 탈수 교정을 위한 입원 치료를 즉시 시행하였습니다. 치료 과정에서 황달이나 장기 부전 같은 치명적인 합병증 없이 무사히 회복하였으며 자발적인 식사가 가능해진 것을 확인한 뒤 건강하게 퇴원하였습니다. 9살 말티즈 ‘랑이’가 구토와 식욕부진, 무기력 증상을 보여 내원했습니다. 보호자님께서는 랑이가 갑작스럽게 밥을 전혀 먹지 않고 토를 반복한다며 걱정하셨습니다. 랑이의 증상의 원인을 파악하기 위해 여러 검사를 진행했습니다. 복부초음파 검사 => 췌장의 부종과 주변 지방의 에코 변화 확인 = 췌장염을 나타내는 소견 혈액검사 => 췌장 효소 수치(QPL) 및 염증 수치(CRP) 상승 확인 과거력 => 만성 췌장염 이력 있음 위 결과를 종합했을 때 기존의 만성 췌장염이 급성 악화(이를 acute on chronic이라고 합니다) 양상으로 진행되면서 증상이 발생한 것으로 판단되었습니다. 랑이는 췌장염에 준한 대증 처치를 위해 입원 치료를 하게 되었습니다. 수액요법 => 탈수 및 전해질 불균형 교정 진통 및 항염증 치료 => 복통 완화 및 염증 억제 항구토제 및 위장관보호제 => 구토 예방 및 위장관 자극 완화 식이 요법 => 저지방 처방식으로 식이 급여, 췌장보조제 급여 췌장 주변 염증 때문에 십이지장이 부어서 십이지장 유두(major duodenal papilla)를 막거나 주변 지방이 부어서 바깥에서 담관을 협착시키는 경우 간외성 담도 폐색(EHBO)을 유발할 수 있습니다. (이 경우 담즙이 빠져나가지 못하기 때문에 점막이 노랗게 보이는 “황달”이 발생하게 됩니다.) 췌장염이 악화되어 췌장 괴사까지 진행될 경우 전신 염증 반응 혹은 다발성 장기부전으로 발전하거나 드물게 혈전(Thromboembolism) 발생으로 이어질 수 있습니다. 이러한 췌장염의 합병증이 발생할 경우 예후 불량, 즉 사망 가능성이 높아질 수 있습니다. 랑이는 입원 치료를 진행하면서 다행히 합병증의 징후는 관찰되지 않았고 구토가 사라지고 자발적인 식이(자체적으로 먹기)가 가능해져 퇴원하게 되었습니다. 췌장은 소화효소를 생성하고 분비하는 기능(외분비 기능) 외에도 호르몬을 분비하여 혈당을 조절하는 역할(내분비 기능)을 담당하고 있습니다. 그렇기 때문에 췌장염으로 인해 만성적인 췌장 기능의 변화가 생기면 외분비 췌장기능 부전(EPI) 혹은 당뇨병(diabetes mellitus)이 유발될 수 있습니다. 한번 급성 췌장염이 발생하거나 만성 췌장염이 급성 양상으로 진행된 아이의 경우에는 만성적으로 췌장이 약해질 수 있기 때문에 가정에서의 관리와 관찰이 중요합니다.
관리자 2026.04.28 -
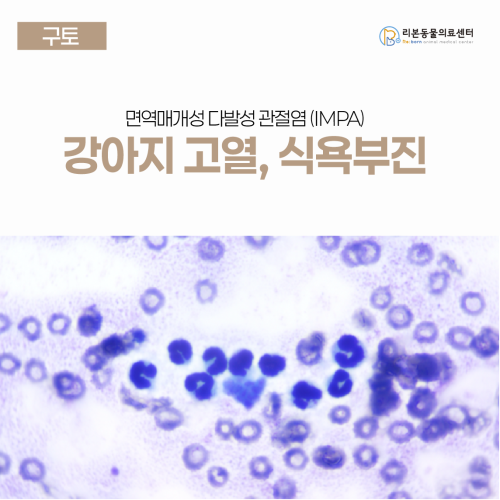 [강아지 구토, 고열] 강아지 관절염, 면역매개성 다발성 관절염 (IMPA)
[강아지 구토, 고열] 강아지 관절염, 면역매개성 다발성 관절염 (IMPA)
강아지 면역매개성 다발성 관절염(IMPA) 진단 및 치료 사례 병명: 면역매개성 다발성 관절염 (Immune-Mediated Polyarthritis; IMPA) 증상: 39.8도의 고열 전신 관절 통증 및 부종 파행(절뚝거림) 구토 및 식욕 부진 치료명: 고용량 스테로이드 및 2차 면역억제제 병용 투여를 통한 면역억제 치료 [본문 한 눈에 보기] 갑작스러운 발열과 다리 통증으로 내원한 6살 푸들 환자는 검사 결과 여러 관절에서 통증 반응과 부종이 확인되었으며 신경계 문제가 아닌 관절 자체의 염증성 질환이 강력히 의심되었습니다. 진단의 핵심인 관절액 천자 및 세포검사 결과 다수의 비퇴행성 호중구가 관찰되었고 감염성 질환 검사에서 음성이 확인됨에 따라 자신의 면역 세포가 관절을 공격하는 IMPA로 확진하였습니다. 스테로이드와 면역억제제를 이용한 집중 치료를 시작한 결과 발열과 통증이 눈에 띄게 호전되어 다시 산책을 즐길 수 있을 정도로 회복되었으며 향후 약물 부작용 모니터링과 함께 점진적인 감량 치료를 이어갈 예정입니다. 6살 푸들 ‘콩이’가 열이 나고, 걷기를 힘들어하며 다리 관절을 만지면 통증 반응을 보인다는 이유로 내원했습니다. 보호자님께서는 최근 콩이가 식욕이 없고 어제는 구토까지 했다며 걱정하셨습니다. 진단 과정 실제로 신체검사 시 39.8도의 고체온이 확인되었습니다. 또한 앞발목 관절의 부종과 촉진 시 여러 관절의 통증 반응이 확인되었습니다. 콩이는 절뚝거리면서 걷긴 했지만 모든 다리의 신경 반사는 정상이었기 때문에 신경계 문제보다는 정형 문제로 인한 파행으로 판단되었습니다. 콩이가 보이는 증상의 원인을 파악하기 위해 여러 가지 추가 검사를 진행하였습니다. 01 방사선 검사 관절 주변 연부조직 부종과 관절액 양 증가 확인 02 관절낭 천자 및 세포검사 3개 이상의 관절에서 관절액의 점도 감소와 백혈구 수 증가, 다수의 비퇴행성 호중구 확인 03 감염성 원인 배제 4dx 검사 음성, PCR 검사로 감염성 질환 가능성 배제 콩이는 관절액 세포 검사에서 면역매개성 관절염이 의심되는 소견이 확인되었고 바로 관련 치료를 시작하게 되었습니다. 치료 과정 그동안 다리가 아파 힘들고 불편했을 콩이를 위해 바로 “면역억제 치료”를 시작하게 되었습니다. 치료에는 고용량(면역억제 용량)의 스테로이드가 사용되며 치료 효율을 높이기 위해 2차 면역억제제를 함께 사용하는 경우가 흔합니다. 콩이는 진단 시점부터 스테로이드와 2차 면역억제제를 복용하기 시작했습니다. 꼭 관절염이 아니더라도 자가면역성 질환은 언제나 완치가 어렵고 재발이 흔합니다. 증상이 호전됨에 따라 점진적으로 스테로이드를 감량해 나갈 테지만 용량을 줄여 나가는 과정에서 증상이 재발하거나 악화될 경우 다시 이전 용량으로 돌아가야 할 수도 있습니다. 콩이의 아픔을 덜어주고 약물 부작용을 세심하게 살피기 위해서는 정기적인 검사와 수의사와의 상담이 꼭 필요합니다. 예후 및 퇴원 후 관리 콩이는 치료 시작 후 발열과 통증이 점차 호전되었으며 조금씩 걸음을 딛는 듯하더니 산책이 가능해질 정도로 회복되었습니다. 스테로이드를 장기 복용 중인 환자는 부작용 모니터링이 중요하며 스테로이드 복용 후 나타날 수 있는 부작용으로는 다음/다뇨, 식욕 증가, 간수치 상승 등이 있습니다. 정기적인 혈액검사와 모니터링이 필수입니다. 앞으로의 치료는 장기전이 될 수 있지만 꾸준한 면역억제 치료로 콩이가 편안한 생활을 할 수 있도록 최선을 다할 것입니다. 면역매개성 다발성 관절염(IMPA) 면역매개성 다발성 관절염(immune-mediated polyarthritis; IMPA)은 강아지에서 비교적 흔히 발생하는 자가면역성 관절 질환으로 면역 복합체가 관절 내에 축적되는 제3형 과민반응에 의해 유발됩니다. 대표적인 증상으로는 절뚝거림, 경직된 보행과 같은 파행, 관절 부종과 통증, 발열이 있으며 전신 염증 반응으로 구토, 설사와 같은 비특이적인 증상을 보이는 경우도 있어 증상만으로는 원인을 알기가 어려울 수 있습니다. 진단의 핵심은 “관절액 검사”입니다. 관절액 검사만 제대로 수행해도 관절염의 원인을 어느 정도 감별할 수 있습니다. 면역매개성 다발성 관절염 환자의 관절낭에서 관절액을 천자하여 세포검사를 진행했을 때 백혈구 수가 많으며 백혈구의 대부분이 비퇴행성(형태가 변화되지 않은) 호중구입니다. 소수의 림프구, 대식세포, 단핵구 등이 함께 관찰될 수도 있습니다. 결과적으로 백혈구 수가 많고 대부분이 비퇴행성 호중구이며 총 단백질(TP)이 2.5 g/dL 이상이면 염증성의 관절 질환을 의심할 수 있으며 추가 감염 검사를 진행하여 감염성의 관절염인지 면역매개성의 관절염인지를 진단하게 됩니다. 이외에도 강아지에서 외상, 출혈, 종양, 퇴행성 관절염 등과 같은 관절 질환이 발생할 경우 면역매개성 다발성 관절염과 유사한 증상을 보일 수 있으며 자세한 병력 청취와 검사를 통해 이를 구분해야 합니다. 치료의 핵심은 스테로이드와 면역억제제이며 주로 스테로이드와 2차 면역억제제(사이클로스포린, 아자티오프린, 마이코페놀레이트 모페틸, 레플루노미드 등)를 사용합니다. 증상이 좋아짐에 따라 점진적으로 감량하며 완전 중단까지 최소 4–6개월 권장됩니다. 일부 환자는 장기 혹은 평생 치료가 필요합니다. 확진되기 전에는 비스테로이드성 소염제(NSAIDs)는 신중하게 사용해야 합니다. 만일 이미 사용했을 경우에는 스테로이드 치료를 시작하기 전 최소 48시간 동안 휴지기를 가져야 합니다. 벡터 매개 감염병(라임병, 리케차 등)이 의심되는 경우에는 항생제인 독시사이클린을 시험적으로 사용해볼 수 있습니다(doxycycline trial). 이 경우 일주일 내에 증상이 좋아지지 않는다면 면역매개성 질환에 준하여 면역억제제 치료를 고려해봐야 합니다. 따라서 콩이처럼 원인을 찾기 어려운 면역 질환의 경우 정확한 진단이 치료의 시작이자 가장 중요한 단계가 됩니다. 리본동물의료센터는 임상병리 전공 수의사 4인이 상주하는 진단검사의학과를 통해 검사를 원내에서 직접 시행하고 대부분 결과를 당일 확인할 수 있습니다. 이를 바탕으로 빠르고 정밀한 진단이 가능해 아이의 ‘골든타임’을 지키며 최적의 치료 시점을 놓치지 않습니다. 앞으로도 리본은 체계적인 진단과 세심한 추적 관리를 통해 면역질환 환자들이 통증 없이 건강한 일상으로 돌아갈 수 있도록 함께하겠습니다. 감사합니다
관리자 2026.04.28
Re:born ANIMAL MEDICAL CENTER





