총 106건
-
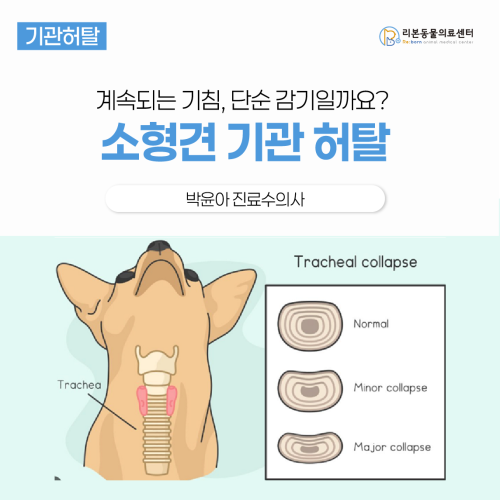 [강아지 기침] 박윤아 진료수의사, “ 계속되는 기침, 단순 감기일까요? ” - 소형견에서 흔한 기관 허탈(Tracheal collapse)
[강아지 기침] 박윤아 진료수의사, “ 계속되는 기침, 단순 감기일까요? ” - 소형견에서 흔한 기관 허탈(Tracheal collapse)
“ 계속되는 기침, 단순 감기일까요? ” - 소형견에서 흔한 기관 허탈(Tracheal collapse) 어떤 증상으로 내원했나요? 중·노령의 소형견 보호자분들께서 “기침이 몇 달째 계속돼요”, “거위 우는 소리처럼 컥컥거려요”, “물을 마시거나 흥분하면 더 심해져요” 라는 증상으로 내원하는 경우가 종종 있습니다. 처음에는 단순 감기나 기관지염으로 생각하고 지켜보다가, 기침이 오래 지속되거나 점점 심해져 병원을 찾게 되는 경우가 많습니다. 이러한 경우 기관 허탈(Tracheal collapse) 이 원인일 수 있습니다. 기관 허탈이란 무엇인가요? 기관 허탈은 강아지의 기관 연골이 약해지면서 기도가 납작해지고 좁아지는 질환입니다. 기도가 좁아지면 공기가 지나갈 때 저항이 생기고, 그로 인해 기침과 호흡 곤란이 발생하게 됩니다. 이 질환은 개에서 매우 흔하게 진단되며, ✔ 중년–노령의 소형견 ✔ 말티즈, 요크셔테리어, 포메라니안 등에서 특히 자주 발생합니다. 원인은 명확히 한 가지로 설명되지는 않지만, 만성적인 기도 자극 (감염, 알레르기, 흡입성 자극물) 비만 유전적 요인 장기간의 염증 등이 복합적으로 작용하는 것으로 알려져 있습니다. 어떤 증상이 나타나나요? 기관 허탈의 대표적인 증상은 다음과 같습니다. 만성적인 기침 거위 우는 소리 같은 마른 기침 흥분하거나 물을 마실 때 기침 악화 운동 시 쉽게 지치고 숨이 참 질환이 진행된 경우 심한 호흡곤란, 청색증 발생 가능 초기에는 기침만 보이다가, 시간이 지날수록 호흡과 관련된 증상이 점점 심해질 수 있습니다. 진단은 어떻게 하나요? 기관 허탈은 증상과 검사를 종합해 진단합니다. 주로 다음과 같은 점을 확인합니다. 2개월 이상 지속되는 만성 기침 과도한 점액 또는 점액 분비 증가 심장병이나 다른 만성 심폐 질환의 배제 흉부 방사선(X-ray) 검사에서 흡기와 호기 시 촬영을 비교하여 기관이 좁아지는 모습을 확인하게 됩니다. 필요한 경우, 동반 질환(만성 기관지 질환, 심장병 등)을 함께 평가합니다. 어떻게 치료하나요? 기관 허탈은 완치를 목표로 하기보다는, 증상을 조절하며 삶의 질을 유지하는 치료가 중심이 됩니다. 상태에 따라 다음과 같은 치료를 병행합니다. 약물 치료 – 항기침제, 흡입제 또는 저용량 스테로이드 증상이 심한 경우 진정제 사용 산소 공급, 생활 관리 비만한 경우 체중 감량 목줄 대신 하네스 착용 동반 질환 관리 - 만성 기도 질환, 심장병, 호르몬 질환 등 약물 치료로 조절되지 않는 일부 환자에서는 기관 스텐트 시술을 고려하기도 합니다. 예후는 어떤가요? 기관 허탈은 수개월에서 수년에 걸쳐 서서히 진행하는 질환입니다. 약물 치료를 통해 증상을 완화할 수는 있지만, 완치가 어려운 진행성 질환입니다. 치료의 목표는 기침과 호흡곤란을 줄이고 아이가 편안하게 생활할 수 있도록 돕는 것입니다. 다만, 기관 허탈이 진행되면서 기관·기관지 연화증(tracheobronchomalacia) 이나 기관지 확장증(bronchiectasis) 과 같은 합병증으로 이어질 경우 장기적인 예후가 나빠질 수 있습니다. 보호자분들께 안내드릴 말씀 기관 허탈은 단기간에 끝나는 병이 아니라, 오랜 기간 함께 관리해야 하는 질환입니다. 기침이 심해지거나, 숨이 가빠 보이거나, 평소보다 쉽게 지치는 모습이 보인다면 “조금 더 지켜보자” 보다는 병원에 내원해 상태를 확인하는 것이 중요합니다. 저희 병원에서는 아이의 기침 양상, 호흡 상태, 동반 질환 여부를 정기적으로 평가하며 치료 방향을 조절합니다. 보호자님께서는 집에서 기침 빈도, 호흡 속도와 노력, 활동성 변화를 잘 관찰해 주시는 것이 큰 도움이 됩니다.
관리자 2026.04.23 -
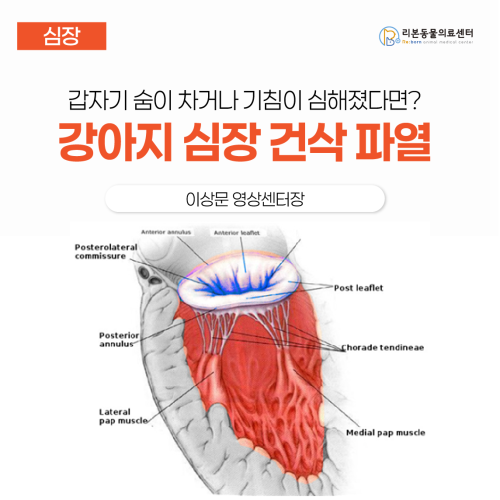 [강아지 심장병] 갑자기 숨이 차거나 기침이 심해졌다면? (건삭 파열)
[강아지 심장병] 갑자기 숨이 차거나 기침이 심해졌다면? (건삭 파열)
MMVD에서 건삭 파열의 빈도와 임상적 특징 이상문 영상센터장 MMVD 환자에서 건삭 파열 발생률 및 위험 인자 Mitral valve(그림 1)는 2개의 leaflet, Chordae tendineae, Valve annulus, papillary muscle로 구성되며 퇴행성 승모판 질환(MMVD)은 이 중 어디에라도 퇴행성 변화가 나타나는 것을 말합니다. (그림 2) 흔히 우리가 MMVD라고 하면 leaflet의 변화만을 생각하고 MMVD에 의해 건삭이 파열되었다라고 하면 왜그러지 하는 의문을 갖게 되는데 Mitral valve의 구성을 생각하면, 퇴행성 변화로 인해 건삭이 파열되는 것 또한 전혀 이상한 일이 아닙니다. 그림 Mitral valve의 구성요소 그림 Mitral valve의 myxomatous한 변화. Grade 1 : leaflet에 개별적인 결절 존재 Grade 2 : 큰 크기의 결절 존재 Grade 3 : 결절들이 합쳐지기 시작 Grade 4 : 건삭으로의 이환, leaflet에 현저한 변화 부풀음 건삭 비후와 파열 건삭 파열(Chordae Tendineae Rupture, CTR)은 퇴행성 MMVD의 흔한 합병증 중 하나입니다. 2015년 이후 발표된 연구들에 따르면, 전체 MMVD 환자의 약 15~20%에서 건삭 파열이 발생하는 것으로 보고됩니다. 대표적으로 Serres 등(2007)의 연구에서는 MMVD를 가진 706마리의 개 중 114마리(16.1%)에서 초음파상 승모판 첨판의 flail leaflet(그림3)(첨판 끝이 좌심방 내로 뒤집혀 보이는 소견)으로 확인되는 건삭 파열이 진단되었습니다. 이들 중 93%에서 중증의 승모판 역류가 동반되어 있었으며, 건삭 파열은 질병 진행이 심해질수록 더 흔하게 나타났습니다. 그림 Anterior mitral valve의 Flail leaflet 품종 및 체중: 건삭 파열은 주로 소형견에서 발생하며, 한 연구에서는 건삭 파열이 발생한 개의 약 88.6%가 10kg 미만의 소형견으로 보고되었습니다. . 특히 Cavalier King Charles Spaniel, 포메라니안, 시추 등의 소형 품종에서 MMVD 자체의 유병률이 높고 진행이 빠르기 때문에, 이들에서 건삭 파열이 자주 관찰됩니다. 반면 대형견에서는 건삭 파열이 비교적 드물지만 완전히 예외적이지는 않습니다. . 예를 들어, 래브라도 리트리버나 보더 콜리와 같은 품종에서도 MMVD 말기에 건삭 파열이 발생할 수 있으며, 이때도 중등도 내지 중증의 판막 역류를 동반하게 됩니다 .연령: MMVD와 건삭 파열은 노령견에서 주로 발생합니다. 건삭 파열이 발생한 개들의 평균 연령은 약 12세로 보고되며(범위 6~17세), 이는 퇴행성 판막질환이 진행되어 심부전에 이를 정도로 시간이 경과한 이후에 건삭 파열이 나타나는 양상을 반영합니다. 성별: 일부 연구에서는 수컷에서 건삭 파열이 더 많이 보고되었습니다. 건삭 파열 환견 114마리 중 약 64%가 수컷이었다는 보고가 있으며, 이는 MMVD의 진행이나 합병증 발생에 성별이 영향을 줄 가능성을 시사합니다. 다만 모든 연구가 일관되게 성별 차이를 보여주는 것은 아니므로, 수컷이 다소 과대표되는 경향이 있다는 정도로 해석됩니다. 질병 단계: MMVD의 진행 단계별로 건삭 파열 발생률에 뚜렷한 차이가 있습니다. 무증상 초기 단계에서는 드물게 나타나지만, 심부전 단계에 이를수록 발생률이 크게 증가합니다 . 예를 들어 ACVIM 분류 기준으로 보면: Stage B1 (심장비대 없는 무증상 단계): 건삭 파열 발생률 약 2% 미만 Stage B2 (심장비대 동반 무증상 단계): 약 20% 내외 Stage C (울혈성 좌심부전 단계, 치료가 필요한 단계): 발생률 30~40% 이상 Stage D (치료에 반응하지 않는 말기 단계): 발생률 70% 내외까지 증가 상기 Serres 등 연구에서는 임상중증도 분류(ISACHC class)별로 건삭 파열 유병률이 Class I(a) 1.9%, I(b) 20.8%, II 35.5%, III 69.6%로 나타났습니다. 이는 질병이 진행되어 심부전에 가까워질수록 건삭 파열이 동반되는 경우가 많아짐을 보여줍니다. 요컨대 중증도 높은 MMVD 환자일수록 건삭 파열이 흔하고, 건삭 파열의 존재 자체가 이미 상당한 판막 역류와 심방확장을 시사하는 소견이라 할 수 있습니다. 급성 건삭 파열 vs. 만성 건삭 파열의 임상 양상 및 예후 건삭 파열은 발생 양상에 따라 급성형과 만성형으로 나누어 생각할 수 있습니다. 급성 건삭 파열은 건강이 비교적 안정적이던 환자에서 갑작스럽게 건삭이 끊어지면서 심각한 판막 역류와 급성 좌심부전 증상을 유발하는 경우를 말하며, 만성 건삭 파열은 이미 진행된 MMVD 환자에서 소량의 건삭들이 서서히 손상되어 비교적 완만하게 임상 증상이 악화되거나, 과거에 건삭 파열이 있었으나 급성기를 넘겨 만성적 안정 상태로 관리되는 경우를 지칭합니다. 두 경우는 임상 증상, 영상 소견, 예후 면에서 차이를 보입니다: 증상 발현 및 임상 증상의 차이: 급성 건삭 파열 시에는 임상 증상이 갑자기 심각해지는 것이 특징입니다. 환자는 갑작스러운 호흡곤란과 기좌호흡, 심한 폐수종을 보이며, 분홍색 거품이 섞인 거품성 객담을 토해내기도 합니다 기존에 안정적이던 심잡음의 세기가 갑자기 증가하거나 새로운 잡음이 들리는 경우가 많습니다 심한 경우 실신이나 급사까지 유발될 수 있습니다. - 반면 만성적인 건삭 파열의 경우, 한꺼번에 대량의 역류가 생기는 급성과 달리 서서히 진행하는 호흡곤란, 운동불내성, 만성 기침 등의 완만한 악화 양상을 띠는 경우가 많습니다. 작은 부건삭의 부분 파열인 경우에는 급성 폐수종 없이 기존 MMVD의 임상증상과 크게 구별되지 않는 상태로 경과할 수도 있습니다. 즉, 주요 1차 건삭(판막 모서리를 지지하는 주된 건삭)이 끊어지면 임상양상이 폭발적으로 악화되지만, 이차/삼차 건삭 등 소량의 파열은 일시적인 잡음 변화 정도로 나타나거나 기존 질환의 서서한 진행으로 나타날 수 있습니다. 영상학적 소견 차이 : 심초음파(Echo) 상 건삭 파열의 전형적인 징후는 판막첨판의 이완 및 탈출(flail leaflet)입니다. 이는 승모판 첨단부가 수축기에 좌심방 쪽으로 젖혀지는 모습으로 확인되며, 건삭 파열의 확진 소견으로 간주됩니다. 이러한 flail leaflet 자체는 급성/만성 여부와 무관하게 건삭이 완전히 파열되면 나타나는 공통 소견입니다. 다만 급성 파열의 경우에는 새롭게 발생한 flail leaflet과 함께 즉각적인 중증 역류 제트가 보이고 좌심방 내 심한 난류가 관찰되며, 좌심방 크기에 비해 역류 정도가 과도한 모습을 보입니다. 반면 만성적 파열의 경우 이미 과거에 파열된 첨판의 flail이 관찰되더라도, 환자는 그동안 좌심방과 좌심실의 리모델링이 진행되어 심장이 크게 확장된 상태인 경우가 많습니다. 흉부 방사선(X-ray) 소견에서도 이러한 차이가 나타납니다. 급성 건삭 파열로 인한 급성 좌심부전에서는 폐수종이 갑자기 발생하지만 심장 크기는 평소보다 크게 증가하지 않을 수 있습니다. (그림 4) 급성의 이첨판 역류 발생으로 좌심방이 확대될 시간을 갖지 못했기 때문입니다. 실제로 “급성 건삭 파열에 의한 급성 심부전에서는 좌심방이 크게 확장되어 있지 않을 수 있다”는 보고도 있으며, 사람과 개 모두에서 이러한 현상이 기술됩니다. 만성 MMVD로 인한 만성 심부전에서는 좌심방/좌심실이 오래 걸쳐 확장되기 때문에 흉부방사선에서 심장음영의 현저한 확대와 폐정맥 울혈이 먼저 관찰되고, 폐수종도 서서히 진행하거나 심부전 말기에야 나타나는 경향이 있습니다. 급성 파열 : 심장 크기가 비교적 정상이나 폐에 갑작스런 변화 (Alveolar pattern) 만성 파열 : 심장은 매우 커져 있으나 폐수종은 상대적으로 만성 변화(Interstitial pattern)로 나타날 수 있습니다. 예후 및 생존율: 급성 건삭 파열은 즉각적인 생명 위협을 초래하여 단기 예후가 매우 나쁜 경우가 많습니다. 적절히 응급치료를 받지 못하면 수 시간~수일 내 사망할 수 있으며, 치료를 받더라도 초기 입원 중 사망률이 높습니다. 만약 초기 위기를 넘겨 안정화된다면, 중기 예후는 생각보다 나을 수 있습니다. 과거 임상경험상에는 건삭 파열 환자의 대다수가 6개월 이내에 사망한다고 알려져 있었지만, 최근 연구들은 적절한 치료를 받은 건삭 파열 환자 중 절반 이상이 1년 이상 생존함을 보고하고 있습니다. François Serres 등(2007)의 연구에서는 치료를 받은 건삭 파열 환자의 58%가 1년 이상 생존했고, 중앙 생존기간은 약 425일(약 14개월)로 나타났습니다. 이는 건삭 파열 자체가 즉각적 위기는 높아도, 안정화 후에는 일반적인 CHF 환자와 비슷하거나 그 이상의 생존기간을 기대해볼 수 있음을 시사합니다. 다만 예후를 결정하는 핵심 인자는 환자의 초기 상태의 중증도입니다. 해당 연구에서 예후 불량 인자로 밝혀진 것은 건삭 파열 진단 시의 급성 호흡곤란 여부, 복수(우심부전) 동반 여부, 높은 심박수, 혈중 요소질소(BUN) 상승, 확대된 좌심방 크기 등 이었습니다. 특히 발견 당시 급성 폐수종으로 중증 호흡곤란이 있었던 경우나 심장병 말기로 복수가 찬 경우는 다른 조건의 환자들보다 생존 기간이 유의하게 짧았으며, 안정적인 만성 관리 중에 우연히 건삭 파열이 확인된 경우나 증상이 경미한 경우는 상대적으로 예후가 양호했습니다. 또한 건삭 파열로 인한 중증 MR 환자들 대부분이 Stage C에 해당하므로, 이러한 환자들은 강화된 내과치료에도 불구하고 결국 심부전 진행으로 평균 1~2년 내 사망하는 경향이 있습니다. 요약하면, 급성 파열 환자는 초기에 위험성이 높아 단기 예후가 나쁘지만, 초기 치료를 견뎌낸 경우 중기 생존율은 기존 생각보다 높을 수 있다는 점이 최근 문헌의 요지입니다. 치료 반응 및 재발률 등 임상 관리상의 차이: 급성 건삭 파열은 응급 치료가 최우선입니다. 환자는 즉각적인 산소 공급, 강력한 이뇨제 투여(Furosemide 고용량 정주 등), 강심제 및 혈관확장제 투여 등을 통해 응급으로 폐수종을 완화시켜야 하며, 필요하다면 진정제 사용이나 기계 환기까지 고려될 수 있습니다. 급성기 치료에 반응하여 안정화되면, 이후에는 만성 MMVD/CHF 환자와 동일한 약물 요법으로 관리합니다. 구체적으로 경구 이뇨제, ACEi, pimobendan 등의 표준 심부전 치료를 장기적으로 적용하며, 저염식과 운동 제한 등의 관리도 동일합니다. 반면 만성적인 건삭 파열 환자는 처음부터 급성 위기가 없었기 때문에 대개 외래에서 경구 약물 치료로 관리가 가능하며, 증상 조절에 대한 약물 반응성도 일반적인 MMVD 심부전 환자와 유사합니다. 다만 건삭 파열이 있었다는 것은 이미 승모판 기능부전이 상당히 진행되었음을 의미하므로, 일반 B2단계 환자보다 약물 요구량이 많고 재발성 폐수종의 위험이 높을 수 있습니다. 재발률 측면에서는, 일단 한 가닥의 건삭이 끊어졌다면 추가적인 건삭들도 이어서 파열될 가능성이 있습니다. 실제 부검 사례에서 여러 가닥의 건삭이 동시 또는 시간차를 두고 파열된 흔적이 발견된 바 있으며, 임상적으로도 한 번 급성 폐수종을 극복한 후 몇 달 또는 몇 년 후에 다른 건삭이 파열되어 다시 급성 악화가 나타나는 경우가 보고됩니다. 그러므로 건삭 파열 병력이 있는 환자는 이후에도 갑작스런 호흡곤란 재발 등에 대해 주의가 필요합니다. 내과적 관리로 반복적인 급성 악화를 조절하기 어려운 경우나, 젊고 건강한 환자의 급성 건삭 파열이라면 전문센터에서 인공판막 치환 등의 외과적 수술을 통한 교정도 고려될 수 있습니다. 주요 연구 결과 요약 (2015년 이후) 아래 표에는 2015년 이후 발표된 문헌에서 보고된 MMVD 환자의 건삭 파열 관련 주요 지표를 정리하였습니다: 항목 연구 결과 (인용) MMVD에서 CTR 유병률 전체 MMVD 환자의 약 16%에서 CTR 발생 (706례 중 114례) 품종/체격 분포 CTR 환견의 ~89%가 10kg 미만 소형견; 대형견에서는 드물지만 발생 가능 평균 연령 CTR 발생 환자의 평균 ~12세(범위 6–17세) 성별 분포 CTR 환자의 약 64% 수컷(남♀:여♂ = 1.8:1 비율) MMVD 단계별 CTR 빈도 Stage B1: ~1–2% Stage B2: ~20% Stage C (CHF 경증): ~35% Stage D (CHF 중증): ~70% 급성 vs 만성 증상 급성 : 돌연 호흡곤란, 폐부종, 급사 위험 만성 : 서서한 운동불내성, 만성 기침 등 진행 영상 소견 급성 : flail leaflet (판첨 탈출) 뚜렷, LA/LV 크기 정상~경도, 심한 폐부종 만성 : flail 있을 수 있음, LA/LV 중증 확대, 만성 폐울혈 양상 예후 (생존기간) 초기 안정화 성공 시 : 중앙 생존기간 ~14개월(58%는 1년 이상 생존) 급성 악화 동반 시 : 단기 사망률 증가, 예후 불량 예후 인자 나쁜 인자 : 급성 폐부종, 복수 동반, 큰 LA 크기, 빈맥, 고BUN 등 양호 인자 : 무증상 파열, 경미한 역류 (예후 비교적 좋음) 치료 및 재발 관리 급성 : 응급치료 후 안정화, 이후 표준 CHF 치료 재발 : 추가 건삭 파열 가능성 존재 – 장기 모니터링 필요 각 환자는 상태에 따라 다를 수 있으나, 전반적으로 건삭 파열의 발견은 MMVD 진행의 중요한 전환점으로 간주됩니다. 적극적인 치료 및 모니터링을 통해 급성 악화를 관리하고, 예후 인자들을 평가하여 개별화된 관리 계획을 세우는 것이 필요합니다.
관리자 2026.04.22 -
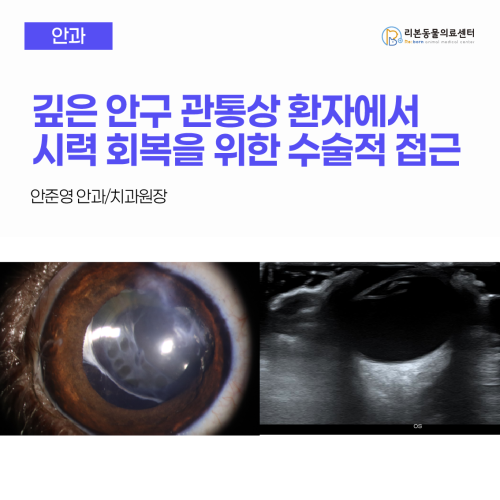 [강아지 눈 관통상] 안준영 안과치과원장, 깊은 안구 관통상 환자에서 시력 회복을 위한 수술적 접근
[강아지 눈 관통상] 안준영 안과치과원장, 깊은 안구 관통상 환자에서 시력 회복을 위한 수술적 접근
깊은 안구 관통상 환자에서 시력 회복을 위한 수술적 접근 안구가 찔리거나 물려서 등 다양한 이유로 터져서 내원하는 경우가 있을 겁니다. 이는 인의에서는 Ocular penetrating injuries 즉 관통상으로 부르며, 이러한 손상은 개방성 안구 손상이 유발 되는 이므로 심각한 시력 상실 또는 안구 손상을 초래할 수 있습니다. 관통상은 정의상 날카로운 물체가 눈을 뚫은 후 뚫은 부위로 빠져나가 다른 출구가 없는 즉 열상에 의하여 발생하는 것을 말합니다. 반면 perforating injuries 라고 불리는 천공상은 물체가 눈을 통과하며 발생 때문에 입구상과 출구상이 모두 존재합니다. 일반적으로 perforating injuries로 간주되려면 각막 및/또는 공막을 관통하는 전층 손상이 있어야 합니다. Penetrating 또는 perforating injuries는 날카롭거나 빠른 속도의 물체에 의한 손상으로 인해 발생할 수 있습니다. Penetrating injuries는 개와 고양이에서 가장 흔하게 관찰됩니다. 이러한 손상은 고양이 발톱 손상이나 선인장과 같은 식물 이물질과 관련이 있는 경우가 많습니다. Perforating injuries는 납 알갱이와 총알에 의하여 유발 되는 경우가 많습니다. Penetrating injuries는 주로 호기심이 많은 어린 강아지에서 나타나게 되며, 얕은 안와를 가져 안구가 더 노출되는 단두종에서 잘 나타나는 경향이 있습니다. Penetrating injuries는 손상 구역에 따라 세 구역으로 세분화 됩니다. zone I 은 각막에서 변연부까지를 포함하며, zone II 는 변연부에서 변연부 5mm 뒤까지의 공막을 포함하며, 이는 해부학적으로 ora serrata 앞쪽에 위치하여 망막까지 확장되지 않습니다. zone III 은 변연부 5mm 이상 떨어진 모든 손상을 말하며, 이는 ora serrata 뒤쪽의 해부학적 손상으로 망막을 포함합니다. 1. 진단 Penetrating injury 의심으로 환자가 내원하는 경우 여러가지 영역으로 나누어 평가 진단 되어야 합니다. 1) 우선적으로 병력(history)에 대한 평가가 진행되어야 합니다. 안구의 손상의 시기와 기전을 파악하기 위해 환자의 병력을 자세히 파악하는 것이 중요합니다. 또한 눈 이외의 다른 부위에 발생한 손상도 확인해야 합니다. 신체 검사 전에 환자가 어떻게 부상을 입게 되었는지, 어떤 물체가 부상을 유발했을 가능성이 있는지 등을 확인하는 것이 중요합니다. 또한, 보호자에게 환자가 이전에 시력 저하 history 또는 안과 수술 history가 있는지 확인하여야 합니다. 현재 복용 중인 약물, 알레르기, 마지막 식사 시간 등 관련 history는 진단 및 치료에 도움이 될 수 있습니다. 2) 다음은 징후(symptoms)에 대한 평가 입니다. penetrating or perforating injury는 일반적으로 통증, 시력 저하 또는 상실을 호소합니다. 경미한 손상의 경우 이물감이나 시야 흐림과 같은 경미한 증상이 나타날 수 있습니다. 3) 다음은 증상(signs)입니다. 세극등 현미경 검사상 결막하 출혈, 얕거나 평평한 전방안방, 매우 깊은 전방안방, 뾰족한 동공, 각막 또는 공막 단절, 전방출혈, 홍채 변형, 포도막 탈출, 수정체 파열, 유리체 출혈, 망막 열공 또는 망막 출혈과 같은 후방 안구 소견은 외상이 의심되는 환자에게서 관찰될 경우 회복에 우려될 수 있는 증상입니다. 사진 1. 고양이 발톱에 의한 penetrating injury. 결막의 중등도의 충혈 및 부종 확인되며, 천공부위는 fibrin으로 일시적으로 막힘. 천공 부위 주변부 각막의 부종 확인됨. 전안방은 fibrin 및 출혈괴 확인됨. 안방수의 흐림정도는 매우 심하였으며, 홍채는 각막 열린 부분으로 부분 전방 유착 확인됨. 4) 다음으로 신체 검사(Physical examination)를 진행합니다. 심각한 외상 후 안과 검사는 흥분이라던지 보정에 의한 압박에 의하여 일시적으로 막힌 각막이 다시 열릴 수 있으므로 조심히 진행해야 합니다. 시력 검사와 동공 검사가 가장 중요한 확인 요소일 수 있지만, 안압 측정은 안구에 압력을 가하고 안구 내용물의 유출을 초래할 수 있으므로 많은 주의를 필요로 합니다. 명백한 외상은 안구를 조심스럽게 다루어야 하며, 안구 개방이 의심되는 경우 안구에 압력이 가해지지 않도록 주의해야 합니다. 강제 외전, 우각 검사 등 안구에 직접적인 압력이 가하는 일반적인 검사 방법은 금기입니다. 또한, 명백한 관통상이나 천공성 손상의 경우 보존제가 들어있는 점안액 사용 및 소독을 피해야 합니다. 안와부속기는 안와연을 조심스럽게 촉진하여 주의 깊게 검사해야 합니다. 외안근 검사 및 외부 검사가 완료된 후, 관통상 또는 천공성 손상이 의심되는 경우 결막 및 전방 안구 검사를 철저히 실시해야 합니다. 이후 동공을 통해 시야가 확보되는 한 안구 내 손상을 확인하기 위해 후안부 검사를 시행해야 합니다. 전층 각막 열상은 전방에서 안방수 누출을 유발하는 경우가 많습니다. 의심되는 각막 상처에 플루오레세인 염료를 도포하는 것을 'seidel test 검사'라고 하며, 전층 열상이 명확하지 않은 경우 이를 평가하는 데 사용할 수 있습니다. 이러한 경우, 코발트 블루 조명 하에서 플루오레세인 염료는 상처에서 누출되는 안방수에 의해 흘러내리게 되어 전층 상처의 존재를 확인할 수 있습니다. 플루오레세인 염료가 세척되면 상처는 'seidel test 양성'으로 간주되며, 상처에서 안방수가 나오지 않으면 'seidel test 음성'으로 간주됩니다. 다만 각막의 전층상처부위가 작은 경우 fibri에 의하여 막혀 음성으로 평가 될 수 있습니다. 공막과 결막에서도 유사한 검사를 시행할 수 있지만, 유리체가 공막 상처를 막아 seidel test 검사 양성률이 낮아질 수 있습니다. 또한 손상이 만성적이거나 기질 세포 침윤, 기질 소실, 각막 연화증 등 감염의 임상적 징후가 나타나는 경우, 각막 세포학적 검사와 호기성 세균 및 진균 배양 검사를 고려해야 합니다. 5) 영상적 검사는 필요한 경우 진행하게 됩니다. 안와 컴퓨터 단층촬영(CT)은 안구 내 이물질을 평가하기 위해 시행되며, 특히 유리체와 망막의 시야가 좋지 않은 경우에 시행합니다. 안구 내 이물질을 배제하기 위해 axial, coronal, 과 sagittal planes에서 1mm 두께의 얇은 CT cuts을 하는 것이 중요합니다. 하지만 CT는 안구내 이물질 진단률은 40% 정도 됩니다. 직접 시야 확보가 불가능한 경우, 조심스럽게 초음파를 사용하여 안구를 평가할 수 있지만, 초음파 장치의 압력으로 인해 안구 내 내용물이 배출될 수 있으므로 매우 주의해야 합니다. 초음파 검사는 안내 출철 등으로 인해 후방 검사가 불가능한 경우 도움이 될 수 있으며, 망막 박리 및 안구 내 이물질 진단에 100% 양성 예측도를 갖는 것으로 나타났습니다. 안구 내 이물질이 의심되는 경우 자기공명영상(MRI)은 금기입니다. 또한 이물질이 남아있지 않더라도 안구에 손상을 준 물질이 금속 물체가 관련되어 있다고 생각되는 경우에도 MRI 검사는 금기시 됩니다. 사진2. 초음파 검사를 통한 penetrating injury 검사. 검사 시 안구가 압박 되지 않도록 하며 또한 흥분으로 인하여 일시적으로 각막이 fibrin에 의하여 막힌 부위가 터지지 않도록 주의하여야 한다. 2. 치료 일반적인 치료는 관통성 또는 천공성 손상은 즉시 평가하고 치료해야 합니다. 손상을 유발한 물질과 진입 위치에 따라 심각한 시력 손실이 발생할 수 있습니다. 손상 후 초기 시력, 안구 파열, 안내염, 안구 관통, 망막 박리 유무, 홍채 손상 정도를 기준으로 시력 회복 가능성을 판단 합니다. 손상을 일으킨 원인체 및 손상 정도에 따라 안내염 위험을 평가해야 하며, 그람 양성균과 음성균 모두에 효과가 있는 전신, 국소 및/또는 유리체 내 광범위 항생제를 사용하여 예방적으로 투여해야 합니다. 수술적 치료 후 예방적으로 유리체 내 항생제를 투여시 안내염 위험을 감소시키는 것으로 나타났습니다. 홍채 유착 또는 통증을 완화 하기 위하여 Atropine 같은 산동제을 점안 하는 것이 추천되며, 염증 관리를 위하여 전신 스테로이드나 엔세이드 처방을 필요로 하며, 필요한 경우 안약으로도 점안 합니다. 수술이 필요한 경우에는 우선적으로 마취시 진정을 위해 고용량 케타민을 사용하거나 마비를 위해 숙시닐콜린을 사용하지 않도록 주의해야 합니다. 이러한 약물은 안압을 상승시키기 때문에 안구 내 내용물이 배출 될 수 있습니다. 가능한 경우, 손상 후 24시간 이내에 신속한 수술적 복구 계획을 세우는 것이 매우 중요합니다. 24시간 이후 수술이 진행 되는 경우 안내염 위험이 더 높아집니다. 그러나 24시간 이내에 수술을 시행하는 것은 시력 결과와 관련은 없습니다. 관통성 또는 천공성 안구 외상이 의심되는 경우, 안구 내 이물질이나 망막 박리를 동반한 유리체 출혈이 있는 경우 유리체 절제술을 시행할 수 있습니다. 관통성 또는 천공성 안구 외상이 확진된 경우, 전방 안구 구조에 초점을 맞춰 개방된 안구를 신속히 폐쇄하고, 안구 전체를 외상 전 상태로 복원하기 위한 모든 노력을 기울이는 것이 권장됩니다. 각막 및 공막 상처를 복구할 때는 추가적인 의인성 손상 없이 포도막과 망막 조직이 제자리에 있도록 하는 것이 매우 중요합니다. 안검 손상이 동반된 경우 안검 수복은 안구 압박이 있을 수 있는 경우, 안구 수술 후 진행하는 것이 좋습니다. 사진3. 수정체 파열까지 진행된 환자에서 수술적인 교정. 수정체 파열이 심한 경우에 수정체 물질에 의한 추가적인 염증 반응 및 감염으로 인한 지연 감염 증후근(SIS)이 발생할 수 있으므로 수술적인 교정이 필요함. 안구 관통상 또는 천공상 손상 후 최종 시력 예후를 예측하는 데 사용할 수 있는 초기 내원 시 여러 위험 요인이 있습니다. 현재까지 가장 예측 가능한 예후 요인은 내원 시 초기 시력, zone 3 손상, 각막 수술 병력, 손상 후 경과 시간, 망막 박리 및/또는 유리체 출혈 유무, 수정체 탈구 여부입니다. 각막에 작은 손상만 있거나 수정체 전낭의 2mm미만의 손상만 있는 경우 수술 없이 항생, 소염처치 만을 통하여 회복할 수 있습니다. 그 이상의 수정체 손상이 있는 경우 예후는 다양 할 수 있으며 앞서 설명드린 내용들을 같이 평가하여 손상 유형에 따라 시력 회복 정도와 향후 선택 사항에 대해 환자에게 명확하게 설명하는 것이 중요합니다. 따라서 시력 회복이 어려우며, 통증이 심한 눈일 경우, 추가적인 문제를 예방하기 위해 적출술이나 적출술을 고려해야 합니다. 제대로 된 치료가 이루어지지 않거나 수술이나 치료 후에도 염증, 감염이 잡히지 않는 경우 망막 박리, 안내염, septic implantation syndrome, 속발성 녹내장 등이 발생할 수 있습니다. 사진4. 이전 시력 소실, 안압 상승 확인되었으나 수술적 교정 후 이상 증상 없음. 수술 후 5개월 세극등 현미경 사진 (좌). 초음파 검사상 후안부 등 안구 조물에 이상 확인되지 않음 (우).
관리자 2026.04.21 -
 [강아지 혀 부음] 이도희 내과과장, JAAHA 논문 게재 | 강아지 설농양 동반 대설증 증례 보고
[강아지 혀 부음] 이도희 내과과장, JAAHA 논문 게재 | 강아지 설농양 동반 대설증 증례 보고
*모든 사진의 저작권은 리본동물의료센터에 있습니다. ■ 병명 설농양(lingual abscess) 동반 대설증(macroglossia) ■ 종 개 (프렌치불독, 9세, 중성화 수컷) ■ 증상 갑작스럽게 시작된 심한 혀 부종 식욕부진 혀가 단단하게 부어 입 밖으로 돌출된 상태 혀 아래 점막 충혈 및 상처 의심 소견 ■ 치료명(치료법) 병변 부위 흡인(aspiration) 항생제 치료 항염증 치료(steroid 포함) 수액 치료 => 수술 없이 내과적 치료로 진행 [본문 한 눈에 보기] ✅ 급성 혀 부종과 식욕부진으로 내원한 9세 프렌치불독에서 혀가 단단하게 붓고 입 밖으로 돌출된 증상이 확인되었습니다. ✅ CT와 흡인·세포검사·배양검사를 통해 설농양 동반 대설증으로 진단하였고 수술 없이 항생제·항염증제 중심의 내과적 치료를 진행했습니다. ✅ CT로 병변의 위치와 범위를 확인해 치료 방향을 잡았으며 환자는 3일째 혀 크기가 정상화되고 22일 후 치료 종료 후 재발 없이 회복했습니다. 강아지 혀가 갑자기 크게 붓는다면 보호자님 입장에서는 매우 걱정스러운 상황일 수 있습니다. 입을 제대로 다물지 못하거나 침을 많이 흘리고 식사를 하지 못하는 모습이 함께 보인다면 주목해주세요! 부산 동래에 위치한 24시간 진료하는 리본동물의료센터의 이도희 내과과장님이 참여한 논문이 국제 수의학 학술지 JAAHA(Journal of the American Animal Hospital Association)에 개제되었습니다. 이 논문에서 위 증상을 보인 강아지의 증례를 다루었습니다. 논문 제목은 “Successful Medical Management of Severe Macroglossia Associated With Lingual Abscess in a Dog”로 강아지의 심한 대설증(macroglossia)과 설농양(lingual abscess)이 동반된 사례를 소개하고 있습니다. 환자는 9살 중성화 수컷 프렌치불독이며 내원 하루 전부터 시작된 급성 혀 부종과 식욕부진을 보였습니다. 신체검사 결과 혀가 전반적으로 부어 있고 단단한 상태였으며 입 밖으로 돌출된 모습이 확인 되었습니다. 또한 구강 검사에서는 혀뿌리 아래쪽 연부조직 종괴와 함께 혀 아래 점막의 충혈 및 상처가 관찰 되었습니다. 이 증례에서 주목할 부분은 크게 세 가지입니다. 첫째, CT 검사를 통해 병변의 형태와 범위를 확인했습니다. 급성으로 발생한 혀 부종과 종괴 소견을 바탕으로 알레르기 반응, 외상, 이물, 종양성 변화 등이 감별진단으로 고려되었고 이에 따라 CT 검사가 진행되었습니다. CT 결과 혀는 현저히 커져 있었으며 혀의 뿌리에서 몸통까지 이어지는 공동성 병변이 확인되었습니다. 또한 조영 후 영상에서는 rim enhancement가 관찰되어 설농양을 시사하는 소견으로 판단되었습니다. 둘째, 흡인 검사와 세균 배양검사를 통해 설농양을 진단했습니다 병변 부위에 대한 흡인 검사 후 흡인된 액체의 세포검사에서 퇴행성 호중구와 세포 내 세균이 확인되었고 이를 통해 설농양으로 진단하였습니다. 이어 시행한 세균 배양검사에서는 Neisseria animaloris가 동정되었으며 해당 균은 초기 치료에 사용된 항생제에 감수성을 보이는 것으로 확인되었습니다. 셋째, 수술 없이 내과적 치료만으로 호전되었습니다. 환자는 입원하여 수액 치료와 함께 dexamethasone, prednisolone 등의 항염증제와 amoxicillin-clavulanate, cefotaxime 등의 항생제 치료를 받았습니다. 혀 부종은 내원 다음 날부터 감소하기 시작했고 전반적인 상태도 함께 호전되었습니다. 3일째에는 혀 크기가 정상화되어 유동식을 시작할 수 있었고 이후 캔 식이로 전환되었습니다. 이후 환자는 안정된 상태로 퇴원하였으며,배양 결과에 따라 경구 항생제와 항염증 치료가 이어졌습니다. 논문에서는 내원 22일 후 치료를 종료했고 이후 재발은 보고되지 않았다고 기술하고 있습니다. 논문의 discussion에서는 이번 증례의 임상적 의미도 함께 설명하고 있습니다. 강아지의 대설증은 감염성, 자가면역성, 종양성, 외상성 등 다양한 원인에 의해 발생할 수 있으며 단순한 구강 검사만으로는 병변의 원인을 정확히 확인하기 어려운 경우가 있습니다. 저자들은 이러한 상황에서 영상검사가 도움이 될 수 있다고 언급하고 있으며 특히 이번 증례에서는 CT를 통해 병변의 위치와 특성을 확인하는 데 유용한 정보를 얻을 수 있었다고 정리하고 있습니다. 또한 저자들은 “To our knowledge, this is the first report of CT findings of a lingual abscess in a dog”라고 기술하고 있어 이번 논문이 개에서 발생한 설농양의 CT 소견을 보고한 첫 증례라는 점을 강조하고 있습니다. 아울러 과거 보고들에서는 설농양이 수술적으로 치료된 사례가 있었으나 이번 증례에서는 흡인과 약물치료만으로 호전되었고 수술적 개입이 필요하지 않았다는 점도 함께 언급됩니다. 이번 논문은 강아지에서 급성으로 나타나는 혀 부종의 원인 중 하나로 설농양을 고려할 수 있다는 점 그리고 CT 검사가 진단에 도움을 줄 수 있다는 점을 보여주는 증례입니다. 또한 이번 사례에서는 내과적 치료만으로도 호전을 보였다는 점에서 임상적으로 참고할 수 있는 내용을 담고 있습니다. 갑작스럽게 혀가 붓거나 식욕이 떨어지는 등의 변화가 보인다면 빠르게 진료를 통해 원인을 확인하는 것이 권장드립니다!
관리자 2026.04.10 -
[고양이 콧물, 코피] 크립토코쿠스 감염, 뇌 속 곰팡이 MRI 판독 케이스
고양이 크립토코쿠스 감염, 뇌를 침범한 곰팡이 MRI로 어떻게 찾아냈을까요? 환자 정보 및 내원 배경 종: 고양이 품종: 아메리칸 숏헤어 나이: 10살 주증상: 원인을 알 수 없는 통증, 기력 저하 겉으로 보이는 증상만으로는 원인을 특정하기 어려운 상태였기 때문에 보다 정확한 확인을 위해 MRI 검사를 진행했습니다. 크립토코쿠스는 어떤 질환인가요? 크립토코쿠스는 환경 중에 존재하는 곰팡이, 즉 효모균의 일종입니다. 호흡기를 통해 감염될 수 있으며 면역력이 떨어져 있는 경우에는 몸 안으로 퍼져 더 큰 문제를 일으킬 수 있습니다. 특히 경우에 따라서는 뇌와 신경계까지 퍼지면서 신경 증상을 유발할 수 있습니다. 그래서 단순히 컨디션이 떨어진 것처럼 보이더라도 실제로는 정밀한 확인이 필요한 상황일 수 있습니다. 고양이 환자는 어떤 증상으로 내원했나요? 환자는 10살 아메리칸 숏헤어 고양이로 원인을 알 수 없는 통증과 기력 저하를 보여 내원했습니다. 이러한 증상은 겉으로 보기에는 막연하게 느껴질 수 있어 보호자님께서도 많이 걱정하게 됩니다. 하지만 신경계 질환은 원인이 겉으로 드러나지 않는 경우가 많기 때문에 증상만으로 판단하기보다 정확한 검사가 중요합니다. 왜 MRI 검사를 진행했나요? 고양이와 강아지의 신경계 질환은 겉으로 보이는 모습만으로 원인을 정확히 파악하기 어려운 경우가 많습니다. 통증, 기력 저하, 걸음걸이 변화, 발작 같은 증상은 단순한 컨디션 문제처럼 보일 수도 있지만 실제로는 뇌나 신경계 이상과 관련되어 있을 수 있습니다. 이번 환자도 원인을 정확히 확인하기 위해 MRI 검사를 진행했습니다. MRI에서는 어떤 이상이 확인됐나요? MRI T2-weighted image에서 양측 전두엽에 T2W 고신호 구형 병변 양측 trigeminal ganglion 위치에 T2W 고신호 구형 병변이 확인되었습니다. 이 소견은 중추신경계에 염증성 병변이 있을 가능성을 시사했고, 단순한 통증이나 일시적인 컨디션 저하가 아니라는 점을 확인하는 중요한 단서가 되었습니다. MRI에서 염증성 병변 가능성이 보여, 추가로 뇌척수액 천자를 진행했습니다. 이후 PCR 검사를 시행한 결과, Cryptococcus spp. 양성이 확인되었습니다. 최종적으로 중추신경계 크립토코쿠스증(CNS Cryptococcosis)으로 진단하였습니다. 어떻게 치료했나요? 정확한 MRI 진단 덕분에 신속하게 항진균제 치료를 시작할 수 있었습니다. 신경계 질환은 진단이 늦어질수록 치료 시작도 늦어질 수 있기 때문에 초기 단계에서 정확한 영상 검사와 판독이 아주 중요합니다. 치료 후에는 임상 증상이 뚜렷하게 개선되었고 추적 MRI에서도 기존에 확인되던 병변의 크기가 확연히 감소한 것이 확인되었습니다. 현재는 신경 증상이 모두 사라져 건강하게 회복 중입니다. 아이들의 신경계 질환은 겉으로 원인을 쉽게 알기 어려운 경우가 많습니다. 평소와 다른 걸음걸이, 이유를 알 수 없는 통증, 기력 저하, 발작과 같은 증상을 보인다면 단순한 일시적 변화로 넘기지 않는 것이 중요합니다. 리본동물영상센터는 대학병원급 영상 장비를 갖추고 있으며 영상의학과와 내과 석박사 의료진이 직접 판독하는 영상진단센터입니다. 강아지,고양이는 겉으로 보이는 증상만으로 원인을 정확히 알기 어려운 경우가 많습니다. 특히 신경계 질환이나 내부 장기 질환은 단순한 컨디션 저하로 보이기도 해 보다 정밀한 확인이 필요합니다. 리본동물의료센터 영상센터는 영남권 최초 3.0T MRI와 64채널 CT를 비롯한 고사양 영상 장비를 바탕으로 보다 정밀한 검사를 시행하고 있습니다. MRI 8,000건 이상, CT 5,000건 이상, 초음파 30,000건 이상, X-ray 30,000건 이상의 검사 경험을 바탕으로 다양한 케이스를 진단해왔습니다. 정확한 장비와 풍부한 판독 경험을 바탕으로 우리 아이 건강을 지켜내겠습니다. 감사합니다.
관리자 2026.03.25 -
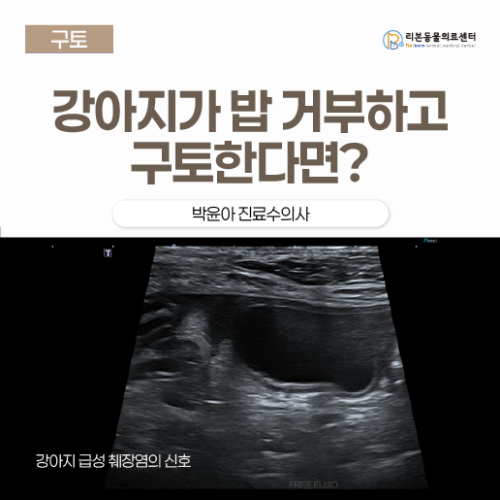 강아지가 밥 거부하고 구토한다면? 강아지 급성 췌장염의 신호일 수 있습니다
강아지가 밥 거부하고 구토한다면? 강아지 급성 췌장염의 신호일 수 있습니다
병명(질환명) 급성 췌장염 (Acute Pancreatitis) 증상 구토, 설사, 식욕부진, 고열, 복부 통증, 탈수 치료명(치료법) 입원 치료, 조기 수액 치료, 위장관 보호제, 항구토제, 진통제, 저지방 식이 및 영양 관리, CRP·QPL 수치 모니터링, 통원 경과 관찰 경과 5일 정도 입원 후 수치 감소, 구토·설사 없음, 정상 체온과 식이반응 확인 후 퇴원 [본문 한 눈에 보기] ✅ 10살 강아지가 설날 음식 섭취 이후 구토, 설사, 식욕부진을 보여 내원했으며 고열·복통·탈수 소견도 함께 확인되었습니다. ✅ 혈액검사에서 CRP와 QPL 상승이 확인되었고 복부초음파에서 췌장 비후와 주변 변화 및 복수 소견이 보여 급성 췌장염으로 진단 후 입원 치료를 진행했습니다. ✅ 리본동물의료센터에서 5일간 수액 및 보조치료와 혈액검사 모니터링을 시행한 뒤 증상과 수치가 호전되어 퇴원하였고, 이후 통원 치료로 경과를 확인했습니다. 10살 강아지 환자 는 구토, 설사, 식욕부진을 주증으로 리본동물의료센터에 내원하였습니다. 보호자님께서는 연휴에 설날 음식을 먹은 이후로 증상이 나타났다고 말씀하셨습니다. 진단 과정 신체검사 내원당시 환자는 체온 39.6도로 고열을 보였으며, 복부 촉진시 뚜렷한 통증 반응이 확인되었습니다. 또한 구토로 인한 탈수 증상이 심한 상태였습니다. 혈액검사 혈액검사상에서 CRP(급성염증수치), QPL(췌장특이검사) 상승 확인되었습니다. 그림 1. 혈액검사 결과 복부초음파 또한 복부 초음파상에서 뚜렷한 췌장 비후, 저에코성 음영, 주변 복막의 고에코성 소견 -> 확인되어 췌장염이 강력 의심되는 상황이었습니다. Figure 2. 췌장 비후와 주변 복수 확인됨. 환자의 경우 뚜렷한 소화기 증상, 뚜렷한 염증 소견과 QPL 수치 상승, 복부초음파상 췌장염 비후, 복수 소견 확인되어 췌장염으로 진단되었습니다. 급성 췌장염 (Acute Pancreatitis) 이란? 개에서 흔하게 발생하는 소화기 질환 중 하나로, 췌장 내에서 소화효소가 비정상적으로 활성화되면서 발생하는 염증성 질환입니다. 정상적인 경우 소화효소는 장 내에서 활성화되어 음식물을 소화하지만, 급성 췌장염에서는 이러한 소화효소가 췌장 내부에서 먼저 활성화되면서 췌장 조직을 스스로 소화하는 자가소화(auto-digestion)가 발생하게 됩니다. 이 과정에서 염증 반응이 시작되며, 조직 괴사로 진행할 수 있습니다. 활성화된 효소가 췌장 외부로 유출될 경우 모세혈관의 투과성이 증가하고 미세순환 장애가 발생하게 됩니다. 다양한 염증성 매개체가 전신으로 퍼지면서 전신 염증 반응(Systemic Inflammatory Response Syndrome, SIRS)을 유발할 수 있으며, 심한 경우 다발성 장기부전(Multiple Organ Dysfunction Syndrome, MODS)으로 이어질 수 있는 위험한 질환입니다. 급성 췌장염은 임상 증상이 비교적 뚜렷하게 나타나는 경우가 많아 만성 췌장염에 비해 진단이 용이한 편입니다. 급성 췌장염의 원인은 무엇인가요? 급성 췌장염의 정확한 원인은 명확히 밝혀지지 않은 경우가 많지만 다음과 같은 요인들이 위험인자로 알려져 있습니다. - 고지방 식이 섭취 - 비만 또한 췌장염은 단독으로 발생하기보다는 기저 질환과 동반되는 경우가 많기 때문에, 진단 시 이러한 질환에 대한 평가가 반드시 필요하며 결과에 따라 기저 질환에 대한 관리가 병행되어야 합니다. 급성 췌장염의 임상 증상 - 무기력 - 식욕저하 - 구토 - 설사 - 발열 - 복부 통증 특히 복통으로 인해 앞다리를 앞으로 뻗고 가슴을 바닥에 붙이는 기도 자세(Prayer Position)를 보이는 경우가 있으며, 탈수, 발열, 황달 등의 소견이 함께 관찰될 수 있습니다. 급성 췌장염은 어떻게 진단하나요? 혈액 검사 CBC 및 혈청화학검사는 필수적으로 시행되며 다음과 같은 이상 소견이 확인될 수 있습니다. - 간수치 상승 (ALT, AST, ALP) - 고빌리루빈혈증 (Hyperbilirubinemia) - 고중성지방혈증 (Hypertriglyceridemia) - 고콜레스테롤혈증 (Hypercholesterolemia) - 저알부민혈증 (Hypoalbuminemia) 또한 급성 염증 반응을 반영하는 CRP 수치와 췌장 특이 검사인 canine Pancreatic Lipase (cPL) 검사가 필요합니다. 복부 초음파 검사 복부 초음파 검사는 췌장염 진단에 매우 유용한 검사입니다. - 췌장의 비대 - 췌장 주변 지방의 에코 변화 - 췌장 주변 Fluid 축적 다만 초음파 검사에서 정상 소견이 확인되더라도 췌장염을 완전히 배제할 수는 없으며, 영상 소견은 실제 질병의 진행보다 지연되어 나타날 수 있습니다. 하지만 복부 초음파를 통해 췌장 주변의 국소적인 합병증 (예: Extrahepatic Bile Duct Obstruction, EHBO)을 평가하는 데 매우 유용합니다. 급성 췌장염의 치료는 어떻게 하나요? 급성 췌장염의 치료에서 가장 중요한 것은 조기 수액 치료입니다. 적절한 수액 요법을 통해 췌장의 관류를 유지하고 미세순환 장애를 최소화하는 것이 치료의 핵심입니다. 대부분의 경우 다음과 같은 보조적인 치료가 병행됩니다. - 위장관 보호제 - 항구토제 - 진통제 또한 일반적으로 저지방 식이가 권장되며, 환자의 상태에 따라 영양 관리가 필요할 수 있습니다. 치료 과정 환자는 입원 진행하여 수액 처치를 비롯한 보조적인 치료가 병행되었습니다. 5일 정도 입원 진행하면서 CRP 수치와 QPL 수치 감소 확인되었습니다. 또한 구토와 설사 등의 소화기 증상 확인되지 않으며, 정상 체온과 식이반응 확인되어 퇴원 진행하였습니다. Figure 3. 입원 중 혈액검사 모니터링. 환자의 경우 입원 진행하면서 cpr, qpl수치의 원활한 감소 확인되었습니다. 이후 통원 치료로 전환하여 crp 수치 모니터링과 가정내에서 임상 증상 확인 안내드렸으며 이후 내원 당시 crp 수치의 뚜렷한 감소 확인되었습니다.
관리자 2026.03.23 -
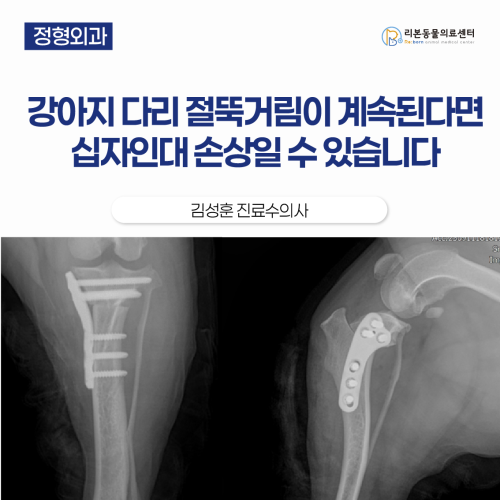 강아지가 뒷다리를 절어요, 무릎 십자인대 파열일 수 있습니다 ( CCLR )
강아지가 뒷다리를 절어요, 무릎 십자인대 파열일 수 있습니다 ( CCLR )
[본문 한 눈에 보기] ✅ 수영과 달리기 이후 강아지가 뒷다리를 절기 시작했고 점차 증상이 심해져 한쪽 다리를 들고 다닐 정도가 되어 내원했습니다. ✅ 신체검사와 보행평가, drawer test, tibial compression test, X-ray를 통해 무릎 불안정성을 확인했고 TPLO 수술과 관절경 확인을 진행했습니다. ✅ 리본동물의료센터에서는 수술 전 계획부터 관절경 확인, TPLO 고정까지 체계적으로 진행했으며 수술 후 통증과 체중 부하가 회복되면서 보행도 뚜렷하게 좋아졌습니다. 1. 어떤 증상으로 내원했나요? 애견카페에서 수영 + 달리기를 한 뒤부터 뒷다리를 절기 시작했고 그 전부터도 최근 보행이 예전보다 다소 불안정해 보였고, 좌측 후지에 불편감이 지속적으로 있었던 것 같다고 했습니다. 이후 증상이 진행되어 다리를 완전히 들고 다니기 시작한 시점부터 약 7일 정도 지난 뒤 내원했습니다. 내원 전 경구 진통/소염제 처방을 받았고, 복용 후에는 통증과 보행이 다소 호전되어 다리에 체중을 일부 싣는 것은 가능한 상태였습니다. 2. 진단 과정 강아지의 후지 파행은 원인이 정말 다양해서 단순히 “다리를 절어요”만으로는 진단이 확정되지 않습니다. 같은 파행이라도 통증 위치, 신경학적 이상(보행 실조, knuckling, proprioception 저하), 파행 양상에 따라 감별 진단이 달라지기 때문에 다른 증상과 함께 종합적으로 감별하는 과정이 필요합니다. 그래서 진단시 파행 자체만 보는 게 아니라 신체검사 + 관절 촉진 + 보행 관찰 + 영상검사를 통해 “어느 부위에서 시작된 문제인지”를 먼저 좁혀가며 감별 진단을 진행합니다 이번 아이의 신체검사상 좌측 무릎 조작시 통증반응이 확인되었고 두가지 검사가 더 시행되었습니다 cranial drawer test: 양성 십자인대 손상이 의심될 때는 drawer test로 관절의 흔들림을 확인합니다. 검사할 때는 한 손으로 허벅지뼈 단단히 고정하고, 다른 손으로 정강이뼈(tibia)가 앞뒤로 미끄러지듯 움직이는지 확인합니다. 또한 무릎 불안정은 무릎을 완전히 폈을 때부터 굽혔을 때까지 각도를 바꿔가며 전체 범위에서 확인해야 합니다. 십자인대가 완전히 끊어진 것이 아니라 일부만 손상된 경우(partial tear)에는 특히 무릎을 굽혔을 때만 불안정이 느껴지거나, 검사에서 뚜렷하지 않게 나타나는 경우도 있기 때문입니다 tibial compression test: 양성 tibial compression test는 무릎에 체중이 실릴 때처럼 정강이뼈가 앞으로 밀리려는 힘을 일부러 만들어 보는 검사입니다. 정상이라면 cranial cruciate ligament가 이 움직임을 잡아줘서 정강이뼈가 거의 움직이지 않습니다. 하지만 십자인대가 파열/손상되어 있으면, 힘을 주는 순간 정강이뼈(tibia)가 앞쪽으로 이동하는 모습이 확인됩니다. 방사선 검사 X-ray는 십자인대 자체를 “직접” 보는 검사는 아니지만, 이미 진행된 osteoarthritis(관절염) 변화나 관절 주변 뼈 변화가 있는지 확인하고, 파행의 다른 원인이 될 수 있는 골절, 종양 같은 질환을 감별하는 데 도움이 됩니다. 또한 십자인대가 완전히 끊어진 것이 아니라 일부만 손상된 경우처럼 진단이 애매할 수 있는 상황에서는, X-ray에서 보이는 간접 소견들이 판단에 도움을 줄 수 있어 권장됩니다. 아이의 경우 좌측 stifle X-ray에서 관절염 변화와 함께 cranial cruciate ligament 파열에서 흔히 보이는 정강이뼈가 앞쪽으로 밀려난 소견이 보여 무릎의 불안정성이 의심되었습니다.” 3. 치료 과정 TPLO 1) 수술 전 계획(Preoperative planning) 옆에서 찍은 X-ray로 TPA(정강이뼈 경사)를 재고, 절골 위치/톱날 크기를 정한 뒤 얼마나 돌릴지(회전량) 계산해서 안전한 범위인지 확인합니다. 수술 후 TPA가 약 3~5°가 되도록 회전값을 정해 수술 때 그대로 적용합니다. 2) 관절경 확인 - 완전히 끊어진 게 아니라 일부만 찢어진 경우에는 drawer test나 tibial compression test가 각도에 따라 약하게 나오거나, 어떤 때는 명확하지 않을 수 있습니다 관절경은 관절 안을 직접 보니까, “진짜로 어느 부위가 얼마나 남아 있는지/어느 밴드가 손상인지”를 눈으로 확인할 수 있어 진단을 더 확실하게 만들어 줍니다. - CCLD에서 meniscus가 같이 찢어지는 경우가 흔하고, 이게 있으면 통증·파행이 더 심해지거나, 수술 후에도 절뚝거림이 남는 원인이 될 수 있습니다. 특히 meniscus는 관절 밖에서 촉진이나 X-ray로는 “직접” 확인이 어렵고, 클릭 소리가 없거나 증상이 애매하면 놓치기 쉬운데, 관절경으로는 찢어진 부위/불안정한 조각을 직접 확인하고 필요한 처치를 같이 할 수 있습니다. 전방 십자인대 손상 확인 된 모습 후방 십자인대 부분 손상 및 염증성 변화 확인 손상되지 않은 반월판 확인 된 모습 3) 수술 과정 수술 부위를 절개한 뒤, 정강이뼈 위쪽을 안전하게 노출한뒤 TPLO 전용 톱을 이용해 정강이뼈 위쪽을 원형으로 절골합니다. 수술 전 계획에서 계산한 값대로, 절골된 뼈 조각을 필요한 만큼 회전시켜 관절면 경사를 조정합니다. 회전한 뼈가 움직이지 않도록 TPLO plate와 screws로 단단하게 고정해 뼈가 안정적으로 붙을 수 있게 합니다. 수술후 방사선 영상 4. 질병 소개 CCLD는 강아지 무릎안에 있는 전방 십자인대가 약해지거나 찢어지면서, 무릎이 헐거워지고 통증 때문에 뒷다리를 절게 되는 질환입니다. 사람처럼 “딱 한 번 크게 다쳐서” 생기는 경우도 있지만, 실제로는 관절이 조금씩 퇴행성 변화를 겪다가 인대가 약해져서 문제가 생기는 경우가 더 흔합니다 증상은 뒷다리를 절거나, 뛰고 난 뒤 더 심해지기도 하고 무릎을 굽히거나 펴는 동작에서 아파할 수 있고, 무릎을 쭉 펴는 자세에서 특히 불편해할수도있습니다. 시간이 지나면 아픈 다리를 잘 안 쓰게 되어 허벅지 근육이 빠지거나, 무릎 안쪽이 두꺼워지는 변화가 생기기도 합니다. CCLD는 양쪽 무릎에 같이 생길 가능성이 꽤 높은 질환이기 때문에 한쪽 다리 파행으로 내원하더라도, 반대쪽 무릎 상태도 함께 확인해야합니다. 강아지 정강이뼈(tibia) 위쪽은 원래 살짝 경사가 있기 떄문에 걸을 때 체중이 실리면 정강이뼈가 앞으로 밀려 나가려는 힘이 생기는데, 정상이라면 십자인대가 그 힘을 잡아줘서 무릎이 안정적으로 움직입니다. 하지만 십자인대가 손상되면 그 힘을 못 잡아서 무릎이 흔들리고, 통증이 생기고 파행이 계속될 수 있습니다 TPLO는 이 “앞으로 밀리는 힘”이 생기지 않도록, 뼈의 경사(각도)를 수술로 바꿔서 무릎을 안정적으로 만들어 주는 수술입니다. 5.예후 수술 후 방사선 평가에서는 수술 전 TPA 30°였던 것이 수술 후 4.7°로 교정되어 목표 범위에 가깝고, tibia의 전반적인 정렬도 계획대로 양호하게 확인되었고 절골면이 서로 잘 맞닿아 있었고, 과도한 틈이나 어긋남 없이 양호한 접촉 상태였습니다. 십자인대가 끊어지는 문제는 많은 아이들은 관절이 조금씩 약해지고 닳아가는 퇴행성 변화와 함께 진행되는 경우가 있습니다 그래서 인대가 손상되면 무릎 안에서 염증이 생기고, 그로 인해 통증이 생기며, 시간이 지나면 관절염으로 이어질 수 있습니다. TPLO 수술은 무릎의 흔들림(불안정성)을 줄여 통증과 보행을 크게 좋아지게 해주지만, 이미 시작된 관절염 변화가 “완전히 사라지는” 것은 아니기 때문에 수술 후에도 체중 관리, 무리한 운동 제한(점프·계단·미끄러운 바닥), 재활 운동(근육 회복)을 꾸준히 해주는 것이 장기 예후에 정말 중요합니다. 이번 아이의 경우 수술 후 통증이 줄고 체중 부하가 점차 회복되면서, 전반적인 보행 양상이 뚜렷하게 개선되었습니다.
관리자 2026.03.11 -
 [강아지 고양이 종양 암] 강아지나 고양이가 암에 걸리면 많이 아플까요?
[강아지 고양이 종양 암] 강아지나 고양이가 암에 걸리면 많이 아플까요?
많은 반려동물 종양 환자는 이미 암이 진행된 상태에서 병원을 찾는 경우가 많아, 종양세포의 침윤이나 염증 반응으로 인해 치료를 시작하기 전부터 암 관련 통증을 겪고 있을 가능성이 높습니다. 통증의 원인과 유형(체성통·내장통·신경통)에 따라 WHO 3-step analgesic ladder 원칙을 기반으로 NSAID, Opioid, 보조진통제를 함께 사용하는 다중 진통 전략(multimodal analgesia)이 적용됩니다. 리본동물의료센터 실제 진료 과정에서 사용하는 암성 통증 치료 접근인 약물 치료, 표적 치료, 지지적 치료에 대해 알아보겠습니다. 반려동물의 암은 전체 사망률의 상당한 원인을 차지하며, 단순 사망률 이상의 광범위한 영향을 미친다. 특히 암 관련 통증 (Cancer-associated pain) 은 말기 환자의 삶의 질을 현저히 저하시키는 중요한 요인 중 하나이다. 개와 고양이에서 암 통증의 정확한 유병률은 알려져있지 않지만, 반려동물과 인간의 종양이 생물학적 특성을 공유한다는 점을 고려하면, 통증 발생률은 비슷할 것으로 추정된다. 사람을 대상으로 한 연구에 따르면, 암 진단 시점 통증을 호소하는 환자는 약 30% 이며, 질병이 진행됨에 따라 65-85% 환자가 사망 전 통증을 경험한다고 한다. 개와 고양이 대부분이 초기 내원 시 이미 진행된 암 병기를 보이는 점을 고려할 때, 많은 환자들이 치료를 시작하기 전부터 이미 통증을 경험했을 가능성이 높다. 따라서 조기 통증 인지 및 적극적 완화 치료는 암 치료의 핵심 요소로 자리잡아야 한다. 암 관련 통증은 삶의 질 뿐만 아니라 세포 대사나 면역 기능 등 중요한 생리적 기능에도 악영향을 미치므로, 통증 완화는 임상적으로 최우선시 되어야 하며 수의사와 보호자 모두 통증의 병태생리, 유형, 인지 방법에 대해 이해를 해야 한다. 암성통증은 종양세포가 신경, 뼈, 연부조직, 인대, 근막을 직접 침윤함으로써 발생한다. 또한 종양 침윤으로 인한 장기의 팽창(distension) 이나 폐색(obstruction) 에 의해서도 통증이 유발 될 수 있다. 밖에도 종양세포가 유발하는 침식성 (erosive), 염증성 (inflammatory) 반응 역시 통증을 일으킬 수 있다. 만성 통증이 지속 될 경우 중추 감작에 의해 비통증성 자극에도 과도한 통증이 유발된다. 대표적 예로 이질통(allodynia), 과통증(Hyperalgesia) 등이 유발된다. 따라서 초기부터 적극적인 진통관리가 필수적이다. 암성통증은 그 원인에 따라 체성통(Somatic), 내장통(Visceral), 신경통(Neuropathic) 으로 나뉜다. 예를 들어 골육종은 심한 체성통을 유발하고, 방광/전립선 암은 내장통을 유발하며, 신경초종은 신경통을 유발할 수 있다. 뿐만 아니라 여러 형태의 통증이 복합적으로 존재 할 수 있다. (Table 1) 반려동물은 언어로 통증을 표현하지 않기 때문에, 식욕 감소, 움직임 저하, 자세 변화, 그루밍 이상 등의 행동변화가 중요한 평가 지표가 되며, 진료 시 보호자와의 소통을 통한 관찰 기록이 통증 관리의 핵심이다. <약물치료 전략> 1단계 (경증 통증) : NSAID 2단계 (중등도 통증) : 약한 오피오이드 (Tramadol, Codein) ± NSAID 3단계 (심한 통증) : 강력한 오피오이드(Morphine) ± 보조진통제 세계보건기구(WHO) 는 통증의 강도에 따라 적용할 수 있는 3step analgesic ladder 를 구체적으로 제안하고 있다. 이 통증 관리 권고안에 따르면, 대부분의 반려동물은 이미 암이 상당히 진행된 상태에서 내원하는 경우가 많기 때문에 초기부터 강력한 오피오이드와 보조 진통제를 병용하는 것이 합리적이라고 제안했다. WHO 의 단계적 접근 원칙에 따르면, 경증 통증은 NSAID 로 먼저 치료한다. NSAID 치료 시에도 통증이 지속될 경우 중등도 통증에 해당하며, 이 때는 약한 Opioid인 코데인(Codein) 이나 트라마돌(Tramadol) 을 추가 할 수 있다. 이러한 병용에도 불구하고 통증이 조절되지 않거나, 통증이 심한 경우에는 보다 강력한 오피오이드를 사용한다. Table 2 에는 병원에서 처방 후 가정에서도 쉽게 투약할 수 있는 개와 고양이용 경구 진통제 목록이 제시되어있으며, 이는 암성통증의 가정 내 관리에 활용 될 수 있다. 1. NSAID NSAIDs는 개·고양이에서 통각성 통증(nociceptive pain) 조절에 가장 기본적으로 사용되는 약물군이다. 주요 기전은 COX 효소 억제, 특히 암성 통증과 관련된 COX-2 선택적 억제를 통해 PGE₂ 생성 감소 → 말초 감작(peripheral sensitization) 감소를 유도한다. PGE₂는 통각 수용체를 과민화시켜 통각과민(hyperalgesia)과 이질통(allodynia)을 유발한다. 뿐만 아니라 일부 종양은 COX-2를 과발현하므로, NSAID 사용이 암성 통증에서 특히 유효할 수 있다. 2. Opioids 오피오이드는 μ, κ, δ 수용체를 통해 통증 신호 전달을 억제하는 강력한 진통제이다. 주요 기전은 C섬유에서 신경전달물질의 분비를 억제하고 척수 후각 뉴련의 탈분극을 억제함으로써 상행 통증 신호를 차단하는 것이다. 오피오이드 약물들은 용량조절이 용이하고 부작용 패턴도 비교적 예측 가능하다. 3. NMDA 길항제 NMDA 수용체는 척수에서 중추 감작(central sensitization)을 일으키는 핵심 요소이다. 통각수용기에서 분비된 글루타메이트에 의해 NMDA 가 활성되면 과흥분성(hyperexcitability) 증가하게 된다. 이러한 변화는 만성 암성 통증을 고착시키는 주요 기전이다. 대표적 약물으로는 Ketamine, Tiletamine, Amantadine, Dextromethorphan 등이 있으며 만성/난치성 통증과 신경병성 통증에 효과적이다. 4. Combination analgesics Tramadol은 약한 μ-오피오이드 작용, 세로토닌·노르에피네프린 재흡수 억제, 세로토닌 방출 증가라는 특성을 가져, 통각성+신경병성 통증 모두에 효과적이다. 최근 연구에서는트라마돌 + 메타미졸(metamizole) ± NSAIDs 조합이 중등도~중증 암성 통증에서 유의한 임상효과를 보이고 QOL(삶의 질) 점수 개선을 보고했다. 5. Anticonvulsant Anticonvulsant 약물은 신경병성 통증과 중추 감작이 동반된 만성 통증 관리에서 중요한 보조 진통제로 활용된다. 개와 고양이에서 가장 널리 사용되는 가바펜틴은 γ-아미노부티르산(GABA) 구조 유사체로, 전시냅스 말단의 전압 의존성 칼슘 채널을 억제해 신경전달물질 방출을 감소시키며, 동시에 척수 후각 뉴런에서 칼륨 또는 염화이온 통로를 열어 신경세포의 과흥분을 억제한다. 이러한 기전을 통해 신경병성 통증의 핵심 병리 기전인 비정상적 신경흥분을 안정시키는 효과를 보인다. 가바펜틴은 생체이용률이 높고, 내약성이 우수하며, 개에서 빠르게 대사되는 장점을 가진다. 최근 연구에서는 급성 통각성 통증에 대한 추가 진통 효과는 제한적이라고 보고되었으나, 신경병성 통증 관리에서는 유의미한 효과를 보인 연구들이 보고되고 있다. 종양에 의한 신경 압박, 척수 병변, 항암제 유발 말초신경병증 등 암 환자에서 흔히 보이는 신경병성 통증 상황에서 가바펜틴은 장기적인 관리가 용이한 안전한 보조제 역할을 한다. 6. Tricyclic AD 삼환계 항우울제(TCAs)는 만성 암성 통증, 특히 신경병성 통증에서 1차 보조진통제로 활용되는 약물군이다. 암성 신경병증은 종양의 국소적 성장으로 인한 신경 압박, 수술 후 신경종(neuroma) 형성, 방사선 치료로 유발되는 섬유화나 신경염, 일부 항암제에 의한 말초신경 손상 등 다양한 기전에 의해 발생한다. Amitryptyline, Clomipramine, Fluoxetine, Imipramine 등 TCAs는 세로토닌과 노르에피네프린의 재흡수를 억제하여 시냅스에 더 오래 남아 통증 조절 경로에 작용하도록 돕는다. 이 과정에서 척수 수준의 하행성 억제 경로가 강화되며, 이는 신경병성 통증의 전달을 감소시키는 핵심 기전으로 작용한다. TCAs는 gabapentin, opioids 등 다른 약물들과 병용했을 때 시너지 효과를 보일 수 있으며, 만성 신경병성 통증이 동반된 암 환자에서 통증 조절의 폭을 넓히는 중요한 치료 옵션으로 활용된다. 종양환자의 통증 관리는 전반적인 삶의 질을 향상시키기 위한 Supportive care가 함께 고려될 때 더욱 효과적이다. 영양 관리, 정서적 자극, 보호자와의 상호작용 강화 뿐 아니라 마사지, 스트레칭, 온·냉찜질, 전기자극, 레이저 치료 등 다양한 보완적 치료는 비교적 안전하게 적용할 수 있어 기존의 치료 전략을 보완하는 역할을 한다. 이러한 치료법들의 생리적 효과에 대한 연구는 제한적이지만, 내약성이 뛰어나고 환자가 잘 받아들인다는 점에서 반려동물 암 환자의 삶의 질을 높이는 의미 있는 선택지가 될 수 있다. 약물 치료, 표적 치료, 지지적 치료를 복합적으로 적용하는 다중 진통 전략(multimodal analgesia)은 암성 통증 조절에서 가장 높은 효율성을 보이며, 궁극적으로 환자의 삶의 질을 극대화하는 데 중요한 역할을 한다. 특히 다양한 치료 옵션 중에서도 실제 임상 현장에서 가장 적극적으로 활용할 수 있는 것이 약물치료이며, 이번 글에서는 지역 병원에서도 즉시 적용 가능한 주요 약물들을 중심으로 살펴보았다. 암성 통증은 대부분의 종양환자에서 광범위하게 나타나는 임상 문제이며, 이를 적극적으로 조기에 관리하는 것이 치료의 핵심이다. 의료진과 보호자가 통증의 기전과 증상을 정확히 이해하고 평가 능력을 갖출 때, 통증 조절의 성공률은 크게 향상된다.
관리자 2026.03.04 -
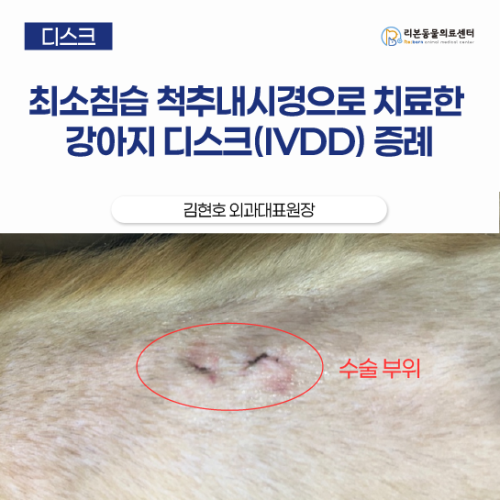 강아지 디스크 수술, 최소침습 척추내시경
강아지 디스크 수술, 최소침습 척추내시경
최소침습 척추내시경으로 치료한 강아지 디스크(IVDD)증례 김현호 외과대표원장 [본문 한 눈에 보기] ✅ 갑작스러운 후지마비로 내원한 IVDD 환자에서 MRI로 디스크 탈출을 확인하였습니다. ✅ 양방향 척추내시경을 이용한 Hemilaminectomy 감압수술을 시행하였습니다. ✅ 리본동물의료센터는 척추내시경 경험을 기반으로 정확한 감압수술을 시행하며 환자는 1개월 후 자력보행이 가능해졌습니다. IVDD(Intervertebral Disc Disease)는 개에서 신경학적 이상을 초래하는 가장 흔한 원인 중 하나입니다.(그림1) 그림1. 탈출된 디스크 형태에 따라 다르지만 대부분의 치료는 수술을 통한 감압이 지시됩니다. 감압을 해주는 기법들은 문헌에 따라 조금 다르게 표현되기도 하지만 대표적으로 Hemilaminectomy, Mini-Hemilaminectomy, Pediculectomy 등이 있습니다. (그림2) 그림2. 척추 감압술의 종류 감압술은 일반적으로 피부와 근막을 길게 절개를 하고 spine 주변 muscle을 분리한 뒤 측면을 노출하고 수술이 진행되게 됩니다. 따라서 주변 근육 및 구조물을 필연적으로 손상시키게 되고 이는 술 후 통증과 근 위축 등으로 이어지게 됩니다. (사진1) 사진1. 감압술을 시행하기 위한 절개창 이러한 개방 수술의 단점을 극복하기 위해 수의학에서도 최소 침습 척추수술들이 연구되고 시행이 되어 오고있습니다. 카메라나 현미경을 사용한 최소침습 기법은 적은 조직손상과 확대를 통한 가시화의 장점이 있습니다. 많은 종류의 최소침습 기법이 소개되어져 왔으며, 접근법의 종류에 따라 크게 두가지 형태로 구분됩니다. 첫번째는 tubular retractor를 쓰는 방식이고 두번째는 아에 피부를 관통하여 접근하는 방식입니다. 이러한 큰 틀에서 응용된 다양한 기법들이 있으며, 대표적으로 MED (Micro-endoscopic discectomy)와 PED (Percutaneous endoscopic discectomy)기법이 보고되어 있습니다. (그림3) 그림3. A : MED (Micro-endoscopic discectomy), B : PED (Percutaneous endoscopic discectomy) 하지만 이런 수술은 이 수술법을 위해 고안된 특수한 장비를 사용해야하고 조작의 힘듦으로 인해 수의에서 널리 보급되어 있지는 않은 상황입니다. 아직 수의쪽에서는 적용사례가 거의 없지만 인의쪽에서는 이런 단점들을 극복하여 기존 관절경 장비들을 이용할 수 있고, 두개의 portal을 이용하여 조작이 더 편한 Unilateral biportal endoscopic spine surgery, Biportal Endoscopic spine surgery 이하 (BESS, UBE) 라는 방식도 많이 사용되고 있습니다(그림4). 그림4. Unilateral biportal endoscopic spine surgery, Biportal Endoscopic spine surgery (BESS, UBE). 이런 수술 기법은 1996년 사람의사인 antoni가 고안해내었으며, 2013년 soliman이라는 사람의사가 현재와 유사한 개념의 수술법으로 발전시켰습니다. 2016년부터 한국에서 여러 논문들이 나오며 Biportal라는 용어가 쓰이기 시작했으며 UBE라는 용어가 쓰이기 시작하였습니다. 수의 쪽에서는 유사한 개념의 보고가 2025년에 중국에서 보고된 바 있지만, Full endoscopic surgery보단 assist 개념으로 소개되어 있고, Full endoscopic surgery에 관한 두편의 논문이 한국에서 보고되었습니다. 이번엔 수의학에서 아직 보급되지 않은 UBE 기법을 이용하여 IVDD에서 Hemilaminectomy와 Mini-Hemilaminectomy를 성공적으로 실시한 증례들을 소개하고자 합니다. 첫번째 환자는 9살령 중성화 수컷이었고, 5.5kg으로 비교적 작은 체형의 개였습니다. 증상은 전날 갑작스러운 후지마비 증상을 보여 내원하였고, 내원시에 Grade 5로 deep pain도 소실된 상태였습니다. Mri 검사상 요추 4/5번 좌측으로 디스크 탈출이 확인되었습니다.(사진2) 증상의 정도가 심하여 충분한 감압을 위해 수술은 Hemilaminectomy 를 계획하여 실시하였습니다.(사진3,4) 포트가 장착된 부분에 국소마취 진통제 처치 후 입원 및 수액 처치를 진행하였습니다. 술 중 합병증은 관찰되지 않았으며, 수술 후 신경학적 개선이 관찰되었습니다. 2일차 심부통증이 확인되고, 2주차에 보조하에 보행이 가능해졌으며 한달 뒤 스스로 보행이 가능해졌습니다. 사진3. 척수 아래 디스크를 확인하고 제거 사진4. 디스크 물질들을 모두 제거 후 척수의 주행 사진5. 술부 사진 인의에서 Biportal 기법 또한 다음과 같이 son’s space라고도 하는데, multifidus 머슬의 결사이 틈의 공간(그림5)을 이용하여 진행하게 되는데 이로 인해 근육의 손상을 최소화하게되어 빠른 회복과 기능적인 이점이 대표적인 알려져있습니다. 한 연구에서는 개발수술의 경우 7%의 근육감소를 보이는 반면, 최소침습기법을 이용하면 10%의 근육량 상승을 보여, 결과적으로 17퍼센트의 차이가 발생한다고 해석하기도 합니다. 또 여러 예후 관련 논문들을 meta 분석한 한 연구에서는 UBE와 PED, MED를 비교하였는데,(표1) 결과적으로 최소 침습 기법들끼리 장기적 예후에서 차이는 보이지 않았지만, 초반의 통증 및 기능회복에서 UBE와 PED가 유리함을 시사하였습니다. PED와 UBE에서의 유의미한 차이는 없었습니다. 또한 기존 최소 침습 수술에 비해 양방향 척추 내시경의 장점은 조작의 편의성입니다. 이는 다음과 같이 triangulation 을 형성함에 따라 나오게 됩니다. 다음의 모식도를 보시면 피부에서 이런 Portal 이 들어가며 pivot point 를 형성합니다. 이 지점을 축으로 표1. UBE와 PED, MED 비교 이런 결과와 연구들을 토대로 아직 수의 관련 많은 연구가 필요하지만, 기술적으로 Hemi laminectomy와 Mini-hemilaminectomy가 가능한 점에서 수의 환자에서 척추 감압을 위한 실용적이고 효과적인 최소 침습적 대안이 될 수 있음을 시사합니다. 더 나아가 인의에서와 같이 척추의 안정화나 종양 제거 등도 충분히 가능할 것이라 생각합니다. 저희 리본동물의료센터는 새로운 기술을 그저 빠르게 도입하는 것이 목표가 아닙니다. 철저한 준비와 충분한 검증을 바탕으로 반려동물에게 가장 안전하고 확실한 치료를 제공하는 것이 목표입니다. 그 결과, 영남권 최초로 척추내시경을 도입하여 현재까지도 꾸준히 다양한 케이스를 성공적으로 축적해 오고 있습니다. 철저한 준비아래 쌓은 경험이 실력으로 이어지고, 실력이 곧 반려동물의 회복으로 이어진다는 믿음 아래 항상 한 발 앞서 정확한 치료를 선도하고 있습니다. 저희 리본동물의료센터는 끝까지 책임지는 치료, 그리고 반려동물에게 더 나은 내일을 약속드립니다.
관리자 2026.02.24
Re:born ANIMAL MEDICAL CENTER





